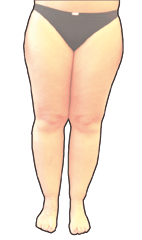
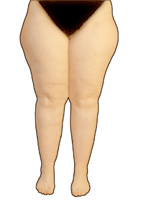
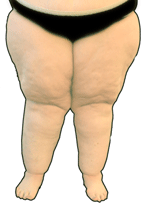
Geschwollene Beine, Schmerzen, Gewichtszunahme
Lipödemsyndrom
Schmerzen, Schwellungen, unaufhaltsame Gewichtszunahme, blaue Flecken und ein anhaltendes Leiden an der Figur.
Und nichts scheint zu helfen: Sport und Diäten verpuffen wirkungslos und selbst die ärztlich verordneten Maßnahmen wie Kompressionsstrümpfe oder Lymphdrainage ändern an den Beschwerden nur wenig.
Was ist das? Warum wird es nicht besser? Gibt es keine wirkliche Hilfe?
Was ist ein Lipödem?
Was ist eigentlich ein "Lipödem"?
Unter einem „Lipödem“, wörtlich „Fettschwellung“, versteht man eine symmetrische Vermehrung des Unterhautfettgewebes. Dabei sind vor allem beide Beine, die Hüften und – etwas seltener – auch die Arme betroffen. Die betroffenen Körperregionen sind druckschmerzhaft und es besteht eine Neigung zu Einblutungen („blaue Flecken“, med. „Hämatome").
Das Krankheitsbild tritt fast ausschließlich bei Frauen auf. Bei Männern kann es sich z.B. bei sehr großem Übergewicht oder nach Therapie mit weiblichen Hormonen entwickeln.
Definition nach ICD 10
"Das Lipödem ist eine meist progrediente (=fortschreitende) Erkrankung, die durch eine symmetrische Unterhaut-Fettgewebsvermehrung überwiegend der unteren, selten der oberen Extremitäten gekennzeichnet ist. Zusätzlich besteht eine Ödembildung, häufig mit Spannungs-, Druck- und Berührungsschmerzen, sowie eine Hämatomneigung (=blaue Flecken) nach geringen Traumen (=Verletzungen). Im fortgeschrittenen Stadium kann sich ein lymphostatisches Ödem ausbilden."
Warum Sport und Diäten nicht helfen!
Grundlagen: Über das Lymphsystem
Die Kläranlage des Körpers
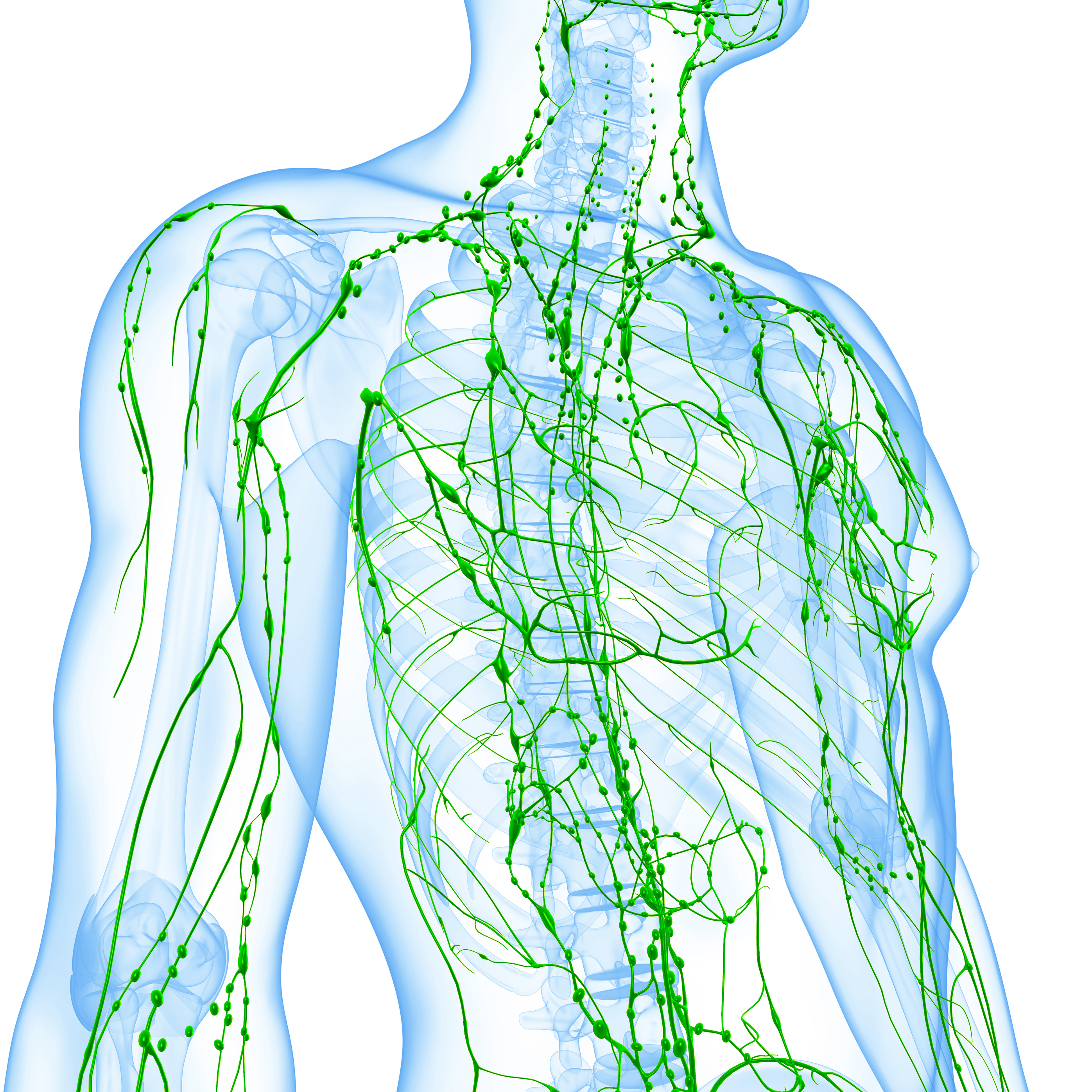
Jedermann weiß wozu der Blutkreislauf gut ist. Wozu dient aber das Lymphsystem? Die Lymphknoten am Hals, die spürt man, wenn man erkältet ist oder Angina hat. Aber das Lymphsystem als Ganzes, was im Detail dazu gehört und welche Funktion es hat, da müssen auch medizinisch Versierte häufig passen.
Drainage und Entwässerung
Nicht alle Lebewesen verfügen über ein Lymphsystem. Fische kommen glänzend ohne ein solches aus. Wir Menschen, genau wie alle Säugetiere und Vögel, benötigen es jedoch.
Das Lymphsystem ist also eine Einbahnstraße, die in der Peripherie in fast allen Geweben des Körpers ihren Anfang nimmt. Sie sammelt dort allen „Sondermüll“ auf und entleert ihn in die obere Hohlvene kurz vor dem Herzen. Damit ist der Kreislauf geschlossen. Somit verfügen alle höhere Lebewesen über ein System, nämlich Arterien, das vom Herzen wegführt und über ein doppeltes Gefäßsystem, nämlich Venen und Lymphgefäße, die Blut und Lymphe wieder zum Herzen zurücktransportieren.
Diese Drainage- oder Entwässerungsfunktion der Lymphe ist eine ihrer Hauptarbeiten. Wenn immer Flüssigkeit sich zwischen den Zellen einlagert, z.B. bei Verletzungen oder Entzündungen, dann tritt sie vermehrt in Aktion und sorgt dafür, das diese aufgenommen und sicher beseitigt wird. Welche Auswirkung der Ausfall des Lymphsystems hat, wurde in einem Tierexperiment sichtbar. Unterbindet man die Lymphbahnen an nur einem Bein komplett, tritt unweigerlich der Tod innerhalb von 24 Stunden ein!
Unser Problem: aufrechter Gang aber kein Fell!
Im Vergleich zu anderen Lebewesen kommt dem Lymphsystem für den Menschen eine besondere Bedeutung zu. Der erste Grund ist sein aufrechter Gang, mit dem sich der Mensch von seinen Verwandten, den Affen, unterscheidet. So günstig diese Aufrichtung für die Entwicklung war, sie wurde erkauft mit einer erhöhten Druckbelastung der Blutgefäße in den Beinen. Diese stehen bei uns Menschen unter Dauerdruck und lassen so mehr Flüssigkeit ins Gewebe der Unterschenkel und Füße sickern. Würden wir uns wie unsere animalischen Vorfahren auf allen Vieren fortbewegen, könnten Sie diesen Text überlesen.
Der zweite Grund hat ebenfalls mit unserer Entwicklungsgeschichte zu tun. Die Menschen verloren den größten Teil der Haare und zogen als „nackte Affen“ durch Savannen und Wälder. Ein Fell ist jedoch nicht nur kleidsam, es schützt vor allem gegen Kälte. Um nicht zu erfrieren, entwickelte sich beim Menschen eine dicke Fettschicht in der Unterhaut, die uns anstelle des Felles vor der Unterkühlung schützte. Dieses Unterhautfett durfte nicht zu dünn sein. Um ein Fell von einem Zentimeter Höhe zu ersetzen, benötigt man ein vier cm dickes Fettpolster! Kein anderes Lebewesen, nicht einmal die dicken Schweine, verfügen über einen so ausgeprägten Fettmantel, selbst im Bereich von Armen und Beinen. Damit sind wir Menschen ausgezeichnet gegen kalte Nächte im Freien geschützt. Doch der Kälteschutz hat auch seine Nachteile, und jetzt kommt das Thema „Lymphe“ ins Spiel.
Die dicke Unterhaut besteht aus sehr lockerem Fettgewebe. Dort lagert sich leider auch leicht Flüssigkeit ein. Die Gefahr besteht, dass sich so viel Flüssigkeit ansammelt, dass es zur Schwellung, einem Ödem, kommt. Um hier vorzubeugen, benötigt der Mensch ein leistungsfähiges zusätzliches Entwässerungssystem, eben das Lymphsystem.
Drei Faktoren begünstigen beim Menschen also die Entstehung von Ödemen:
• Hoher Blutdruck
• Aufrechter Gang
• Dickes Unterhautfett
Das Lymphsystem dient dazu, alle Stoffe abzutransportieren, die zwischen den Zellen im Bindegewebe entstehen. Das sind neben der Flüssigkeit vor allem Eiweiße, Zellen, aber auch Fremd- und Schadstoffe. Darüber hinaus hat es eine entscheidende Bedeutung für die Funktion der Abwehr.
Der große Unterschied zwischen Blutgefäßen und Lymphsystem liegt darin, dass das Lymphsystem nur einen Halbkreis bildet. Es beginnt blind in der Peripherie und transportiert die Lymphe zurück zum Herzen.
Der Weg der Lymphe
Flüssigkeit, Salze und vor allem Eiweiß verlassen die Blutbahn und sammeln sich zwischen den Zellen an. Ein Grund für die leckenden Kapillaren liegt im Überdruck, der in den Blutgefäßen herrscht. Ein anderer Grund ist folgender: Mit den Eiweißstoffen verlassen auch viele Vitamine und Nährstoffe die Blutbahn und ernähren so die Zellen.
Doch wohin dann mit der Flüssigkeit und den Nährstoffen? Aus osmotischen Gründen ist ihnen der Weg zurück ins Blut versperrt. Einmal ausgetreten, können sie nie wieder dorthin zurück. In kurzer Zeit würden sie sich dort anhäufen und zur Katastrophe führen. Hier springt das Lymphsystem ein: Es hat die Funktion eines Drainagesystems, das die ausgetretenen Stoffe wie Eiweiß, Zellen, Salze und Flüssigkeit aufnimmt und wieder dem Blutkreislauf zuführt. Es ist eine Einbahnstraße, die in der Peripherie in fast allen Geweben des Körpers ihren Anfang nimmt. Sie sammelt dort allen „Sondermüll“ auf und entleert sich in die obere Hohlvene kurz vor dem Herzen. Damit ist der Kreislauf geschlossen. Somit verfügen alle höhere Lebewesen über ein Gefäß (die Schlagadern oder Arterien), das vom Herzen wegführt und über zwei Gefäße, nämlich Venen und Lymphgefäße, die Blut und Lymphe wieder zum Herzen zurücktransportieren.
Diese Drainagefunktion der Lymphe ist eine ihrer Hauptfunktionen. Wenn immer sich Flüssigkeit zwischen den Zellen anhäuft, z.B. bei Verletzungen oder Entzündungen, dann tritt sie vermehrt in Aktion und sorgt dafür, das diese aufgenommen und sicher beseitigt wird.
Anatomie
Das Lymphsystem transportiert also die Lymphe aus dem Raum zwischen den Zellen, dem Bindegewebe, heraus. Dort nehmen kleinste Lymphkapillaren die Flüssigkeit auf und führen diese zu den größeren Sammelgefäßen (sog. „Kollektoren“). Diese wiederum münden in Lymphstämme, die dann schließlich kurz vor dem Herzen in der oberen Hohlvene enden.
Eingestreut in die Lymphbahnen sind die Lymphknoten, die man häufig in den Beugen der Arme und Beine tasten kann. Jeder Mensch verfügt etwa über 500-600 dieser Lymphknoten. In ihnen wird die Lymphe konzentriert, wobei der größte Teil der Flüssigkeit bereits an dieser Stelle an das Blut abgegeben wird. Die Lymphknoten arbeiten dabei sehr effektiv. Aus 1000 Litern Primärlymphe erzeugen sie jeden Tag ein Konzentrat von etwa 2 Litern, das am Ende über die großen Lymphstämme in die obere Hohlvene entleert wird.
Lymphkapillaren
Das Lymphsystem hat seinen Ursprung im Bindegewebe. Es dient der Entwässerung und Entsorgung aller überflüssiger Substanzen, die zusammen genommen als „lymphpflichtige Last“ bezeichnet werden. Neben Eiweiß handelt es sich vor allem um Wasser, Fett, zahlreiche Zellen, Bakterien und Schadstoffe aller Art.
All diese Stoffe sammeln sich in winzigen Gewebespalten, die vor dem eigentlichen Lymphsystem angeordnet sind. Man bezeichnet sie als prälymphatisches (prä=vor) Kanalsystem. Sie sind vielleicht mit den Furchen zu vergleichen, die der Regen im Erdreich hinterlässt, wenn das Wasser durch sie abfließt.
Die ersten echten Lymphgefäßchen sind die Lymphkapillaren. Man kann sie sich am ehesten wie Drainageröhren in einer sumpfigen Wiese vorstellen. Wie solche Rohre haben sie unzählige Öffnungen, in die Wasser, Eiweiß und Zellen praktisch ungehindert hineinströmen können. Die Poren sind lediglich durch kleine schwingende Klappen oder Zipfel verschlossen.
Die Lymphkapillaren liegen nicht einfach im „Sumpf“ des Bindgewebes, sie sind darin mit einem Netz von Fädchen (sog. Filamenten) aufgehängt. Je mehr Flüssigkeit im Bindegewebe vorhanden ist, desto stärker ziehen diese Fäden an den Zipfeln. Diese öffnen sich und Flüssigkeit strömt in die Lymphkapillaren hinein. Dieser Prozess hält an, bis der Druck im Inneren des Lymphgefäßes hoch genug ist, um die Klappe wieder zu schließen. Jetzt öffnet sich eine bisher verschlossene weitere Klappe am Ausgang der Lymphkapillare und pumpt die Lymphflüssigkeit in den weiterführenden Lymphgang. Je mehr Flüssigkeit also anfällt, desto schneller wird sie auch entsorgt.
Lymphödem im Stadium I
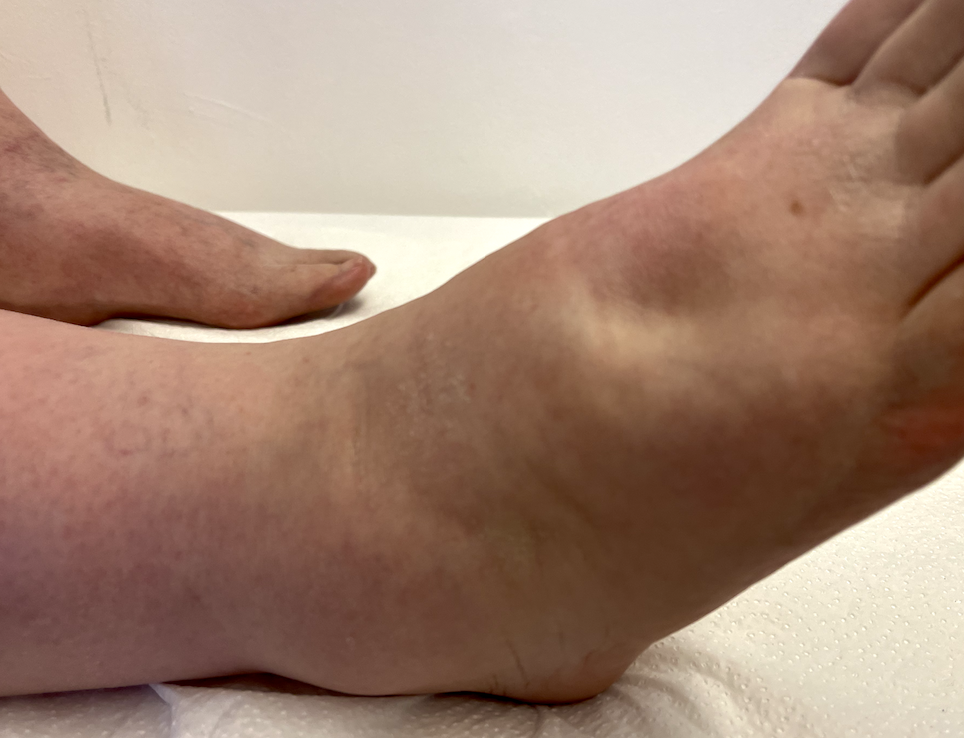
Beim Lymphödem am Fuß im Stadium I sind die bleibenden Dellen typisch, die sich auf Daumendruck ergeben und nach einiger Zeit oder Hochlagerung verschwinden.
In späteren Stadien bildet sich die Delle nicht mehr zurück.
Lymphkollektoren
Nachdem die Flüssigkeit von den Lymphkapillaren erfolgreich aufgenommen wurde, kommt es nun darauf an, sie zu sammeln. Dazu dienen Sammelgefäße oder „Kollektoren“.
Sie sammeln die Lymphe nicht nur, sondern sorgen auch dafür, dass diese mit dem nötigen Druck weitertransportiert wird. Dazu verfügen die Kollektoren über eine Muskelschicht und ein Klappensystem, ähnlich den Venenklappen.
Alle 10 Sekunden zieht sich die Muskulatur eines der zentimeterlangen Segmente zusammen. Dadurch könnte die Lymphe sowohl vorwärts als auch zurück strömen. Doch der Rückstrom wird durch zwei Segelklappen gehemmt, die sich rasch schließen. Auf diese Weise entsteht ein effektiver und kontinuierlicher Lymphstrom von der Peripherie zum Zentrum. Rund 100 von diesen Klappenpaaren passiert der Lymphstrom, bis er schließlich das Herz erreicht.
Dieses System von Klappen und Gefäßmuskeln ist also das eigentliche „Herz“ des Lymphsystems. Es pumpt die Lymphe vorwärts, so wie das Herz unser Blut zirkulieren lässt. Viele der Gesetze, die für die Herztätigkeit gelten, treffen daher auch für den Lymphtransport zu. So arbeitet der Lymphtransport umso effektiver, je stärker der Füllungsdruck ist. Je mehr Lymphe anfällt, desto besser wird sie weitergeleitet.
Unterstützt wird dieser Transport auch durch die Muskeltätigkeit. Wenn wir spazierengehen oder Sport treiben, dann drückt die Muskulatur die Lymphgefäße rhythmisch zusammen. Auch so werden die Klappen aktiv und helfen dem Lymphfluss auf die Sprünge.
Ähnlich wirkt auch die Pulsation der Arterien (Schlagadern). Da sie häufig mit den Lymphgefäßen in einem Gefäß-Nerven-Bündel zusammengepackt sind, überträgt sich ihre Bewegung auf das Lymphsystem. Je mehr wir uns anstrengen, desto stärker die Pulsationen und damit der Lymphfluss.
Auch das Wechselspiel der Atmung, die einmal Unter- und dann Überdruck aufbaut, unterstützt den Lymphfluss. Sogar die Darmbewegung (Darmperistaltik) verbessert ihn, da durch die Bewegung der Darmmuskulatur, das riesige Darmlymphsystem aktiviert wird. Kurz: Jede Bewegung fördert den Lymphfluss!
Lymphstämme
Alle Lymphkollektoren münden schließlich in das größte Lymphgefäß des Menschen, den Brustmilchgang (med. Duktus thoracicus). Der Ausdruck „Milchgang“ wurde gewählt, weil das etwa 40 cm lange Sammelgefäß nach einer Mahlzeit mit Fetttröpfchen angefüllt ist. Diese lassen die ansonsten klare Lymphe dann weißlich-trüb erscheinen.
Auch der Brustmilchgang enthält ein Klappensystem, das den Transport erleichtert. Er endet an der oberen Hohlvene kurz vor dem Herzen. Ähnlich wie bei einer Wasserstrahlpumpe ragt der Ausführungsgang schräg in die Vene hinein, was die Entleerung der Lymphe erleichtert.
In der Regel sammelt der Brustmilchgang die gesamte Lymphe der Beine und des linken Armes auf und transportiert sie in die linke obere Hohlvene. Die Lymphe des rechten Armes mündet meist getrennt davon in die rechte obere Hohlvene. Allerdings sind hier die Unterschiede von Mensch zu Mensch erheblich.
Lymphknoten
Transportieren die Lymphegefäße den „Abfall“ oder gar „Sondermüll“, dann sind die Lymphknoten die Kläranlagen des Körpers. 600 von diesen kleinen Wunderwerken besitzt jeder Mensch. Besonders viele liegen am Hals, den Achseln und Leisten sowie entlang des Magen-Darm-Traktes (dort ca. 200).
Die meisten Lymphknoten sind klein, d.h. kleiner als ein Millimeter. Allerdings können sie sich vergrößern, wenn sie besonders belastet sind, und bis auf drei Zentimeter anwachsen. Meist ist das Folge einer Infektion. Jeder kennt dies bei den geschwollenen Halslymphknoten während einer Rachenentzündung.
Alle Lymphknoten haben zahlreiche zuführende aber nur ein einziges ableitendes Gefäß. Darin spiegelt sich bereits eine ihre Hauptaufgaben, die Konzentration der Lymphflüssigkeit. Dabei leisten die kleinen Kläranlagen Unglaubliches: Sie schaffen es, aus 1000 Liter Primärlymphe (das ist die Flüssigkeit, die von den Lymphkapillaren aufgenommen wurde) ein Konzentrat von ca. 2 Litern erzeugen. Nur diese Restmenge gelangt am Ende durch den Brustmilchgang ins Blut zurück. Allerdings kann sich diese Menge erhöhen, wenn mehr Lymphe im Körper anfällt. 20 Liter sogar 50 Liter können im Laufe eines Tages bei schweren Erkrankungen produziert werden.
Die Lymphe wird durch die Lymphknoten jedoch nicht nur konzentriert, sondern auch gereinigt. Fremdkörper, Bakterien, Zelltrümmer und andere Bestandteile der Lymphe werden abgebaut oder deponiert, um das hochempfindliche Blut vor Schaden zu bewahren. Bei Rauchern beispielsweise färben sich die Lymphknoten der Lunge aufgrund der Zigarettenschadstoffe tiefschwarz.
Besonders wichtig ist natürlich die Funktion der Lymphknoten für das Immunsystem. Bakterien werden in den Lymphknoten von spezialisierten Zellen neutralisiert, und gleichzeitig werden Antikörper gegen Viren produziert.
Lipödem und Fettgewebe
Energiespeicher
80% des Körperfettes ist direkt unterhalb der Haut gespeichert. Wie bereits dargestellt, benötigen wir als Menschen dieses isolierende Depot, da wir kein wärmendes Fell wie unsere Vorfahren, die Affen, besitzen. Fett isoliert gegen Kälte, schützt gegen Stöße und gibt dem Körper erst ein glattes, ästhetisches Aussehen.
Zwischen 15-25% des Körpergewichtes sollte bei einer normalgewichtigen Frau der Anteil des Fettgewebes ausmachen (bei Männern 10-20%). Es können auch ein paar Prozent mehr sein, ohne dass man gleich von Übergewicht sprechen müsste. Dieser Energiespeicher reicht aus, um bei genügender Flüssigkeitszufuhr einen guten Monatl ang ohne jede Nahrung auszukommen. Müsste man diese Menge in Form von Kohlenhydraten speichern, würde sich das Körpergewicht glatt verdoppeln – keine angenehme Vorstellung.
Baustoff
Neben dem sog. Depotfett, also z.B. dem Unterhautfett, gibt es auch ein Baufett. Man findet es an den Handflächen, dem Kniegelenk, den Wangen oder auch hinter den Augen. Die Aufgabe dieses Baufettes besteht, wie der Name schon sagt, in einer mechanischen Stabilisierung. Es wird bei einer Gewichtsabnahme zunächst nicht angegriffen. Erst bei massiven Hungerzuständen wird es abgebaut. Ein Mensch mit hohlen Wangen und tief liegenden Augen ist so das Sinnbild der Auszehrung.
Wärmendes Fettgewebe
Wenig bekannt ist eine weitere Fettart, das braune Fett. Es ist vor allem im Tierreich verbreitet, z.B. bei Nagern oder Tieren, die einen Winterschlaf halten. Im Gegensatz zum weißen hat das braune Fett in jeder Zelle tausende von winzigen Energiefabriken (Mitochondrien), die in der Lage sind, sehr viel Wärme zu erzeugen. Mit Hilfe des braunen Fettgewebes schafft es etwa ein sibirischer Hamster, der sprichwörtlichen sibirischen Kälte erfolgreich zu trotzen. Das Fettgewebe hält ihn wohlig warm, während er im Tiefschlaf vom Frühling träumt.
Erwachsene haben nur noch winzige Reste dieser Fettart in den Achseln und entlang der großen Gefäße. Säuglinge sind da besser ausgestattet und das ist sinnvoll, da sie weniger gut in der Lage sind, sich aktiv durch Bewegung zu wärmen. Das braune Fettgewebe, das sie vor allem im Rücken haben, wärmt sie so wie eine Heizdecke.
Einteilung-Stadien
Einteilung: Stadium I
In Anfangsstadium liegt in der Regel kein oder kein wesentliches Übergewicht vor. Die Patientinnen klagen über Spannungsgefühle in den Beinen. Nach längerem Stehen oder Sitzen, z.B. Autofahrten, nehmen die Beschwerden zu. Abends zeichnen sich die Strümpfe an den Unterschenkeln ab. Die Beine sind schmerzempfindlicher, häufig kommt es bereits bei leichten Stößen zu Hämatomen, blaue Flecken.
Oberschenkel, Hüften und Unterschenkel nehmen an Volumen etwas zu. Die Arme sind seltener betroffen. Die Haut sieht äußerlich glatt aus, jedoch tastet man in der Tiefe bereits eine ungleichmäßige Fettverteilung in Form von kleinen Knötchen.
Anders als bei einem wässrigen Ödem hinterlässt ein Druck mit dem Daumen keine bleibende Delle. Das Gewebe ist im Gegenteil prall-elastisch.
Beim Tasten fallen die unregelmäßige Fettverteilung und die kleinen Knötchen auf.
Stadium I
Stadium II
Vor allem nach einer Phase der Gewichtszunahme kommt es zu einer weiteren Verdickung der Haut. Diese zeigt nun sichtbare Unregelmäßigkeiten und Einziehungen, die oft als Orangenhaut, „Cellulitis“ oder „Cellulite“ bezeichnet werden.
Die letzten Bezeichnungen werden in der Medizin nicht verwendet, da die Endung „-itis“ Enzündungen vorbehalten ist. Das Lipödem ist jedoch an sich keine Entzündung, wenn auch eine entzündliche Komponente im Bindegewebe eine Rolle spielt. Diese ist zumindest teilweise für den vermehrten Flüssigkeitsaustritt verantwortlich.
Stadium III
Im letzten Stadium ist die Haut weiter verdickt und verhärtet. Die Haut ist nun nicht nur wellig, sondern zeigt ausgeprägte Falten und Lappen, die das Gehen erschweren, wenn sie an der Innenseite der Oberschenkel und den Knien sehr ausgeprägt sind. Nun sticht besonders ins Auge, dass Hände und Füße nicht betroffen sind und die Schwellung abrupt an Handgelenken und Knöcheln ansetzt.
Die Haut fühlt sich nun grobknotig und in der Tiefe verhärtet und an manchen Stellen auffällig kühl an. Besonders an der Außenseite der Oberschenkel („Reiterhosen“) und an den Hüften kann die Haut sehr stark verdickt sein.
"Stadium IV"
Beim Lipödem sind Hände und Füße vollständig von der Schwellung verschont. Sie bleiben schlank. Bei fortgeschrittenen Formen des Lipödems kommt es jedoch auch zu vermehrten Wassereinlagerungen im Fußrücken und in den Zehen bzw. Handrücken und Finger.
Die Hautfalten an den Zehen sind so verdickt, dass sie sich nicht mehr abheben lassen. Dieses Phänomen wird „Stemmer´sches Zeichen“ (von Renate Stemmer vorgeschlagen) genannt und ist für ein Lymphödem charakteristisch. Jetzt liegt als eine Kombination von Lymphödem und Lipödem vor.
Vor allem, wenn das Lipödem über Jahrzehnte besteht, dann schwellen langsam auch die Füße an. Die Hautfalten der Fußrücken und der Zehen werden nicht mehr abhebbar. Nun hat sich ein Lipo-Lymphödem entwickelt, das manchmal als "Stadium IV" des Lipödems bezeichnet wird.
Stemmer´sches Zeichen
"Elefantiasis"
Besonders bei erheblich übergewichtigen Patientinnen kann die Krankheit zu äußerst schwerwiegenden Veränderungen führen. Dieses Krankheitsstadium wird dann als »Elephantiasis« (Elefantenbeine) bezeichnet. Die Fettfalten sind so umfangreich, dass das Gehen praktisch unmöglich wird und die Betroffenen ständiger Hilfe bedürfen.
Weitere Einteilungen
In der Medizin gibt es häufig verschiedene Einteilungen parallel. Hier zwei weitere Versuche, Klarheit und Ordnung zu schaffen. Allerdings steckt dahinter vermutlich keine tiefere biologische Ursache. Es sind lediglich Beschreibungen des Erscheinungsbildes.
Typeneinteilung 1
- Typ 1: Hüften
- Typ 2: Hüften und Oberschenkel
- Typ 3: Hüften, Ober- und Unterschenkel
- Typ 4: Arme
- Typ 5: Unterschenkel
Typeneinteilung 2
- Oberschenkel-Typ
- Unterschenkel-Typ
- Waden-Typ
- Ganzbein-Typ
- Oberarm-Typ
- Unterarm-Typ
- Ganzarm-Typ
Unter-, Ober-, Gankörpertyp

Im klinischen Alltag scheint es uns - wenn schon eine weitere Einteilung - sinnvoll zwischen einem Unterkörper- und Oberkörpertyp zu unterscheiden.
- Unterkörpertyp: Die ist der „normale", häufigste Verlauf. Erst kommt es zu kräftigen Beinen, dann breitet sich die Gewichtszunahme langsam von unten nach oben aus. Am Ende kann die Schwellung überall vorhanden sein.
- Oberkörpertyp: Hier beginnt die Symptomatik im Bereich des Stamms. Vor allem Bauch, Rücken, Nacken und Oberarme nehmen deutlich zu, während die Ober- und Unterschenkel schlank bleiben.
- Ganzkörpertyp: Die Schwellung tritt gleichmäßig über den gesamten Körper auf und entwickelt sich ohne wesentliche Disproportion. Die Abgrenzung zum reinen Übergewicht ist fließend.
Schwellung ohne Schmerzen
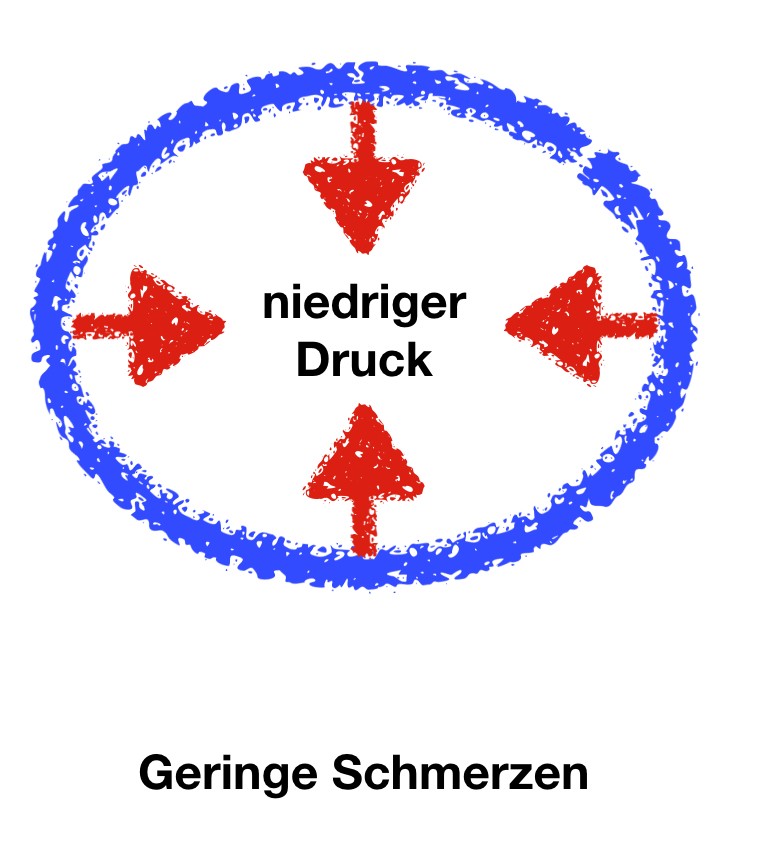
Ein Lipödem ist „eigentlich“ schmerzhaft. Doch haben manche Frauen die typischen Beine, wie bei einem Lipödem und gleichzeitig keinerlei Schmerzen. Dies wird dann gelegentlich als „Lipohypertrophie“ bezeichnet.
Es wird vom Lipödem abgegrenzt und als „anlagebedingte Körperformvariante“ bezeichnet.
Aus unserer Sicht ist der Unterschied zum Lipödem weit weniger scharf. Der entscheidende Unterschied dürfte in der Stabilität und Elastizität der Haut liegen. Ist die Hautspannung hoch, entsteht im inneren des Beines ein hoher Druck und damit verbunden vermehrt Schmerzen.
Ist die Haut dagegen „superweich“, gibt sie leicht nach und die Druckerhöhung fällt sehr gering aus. Dementsprechend sind auch die Schmerzen geringer.
Wir versehen dies also als Unterform des Lipödems von Frauen mit sehr nachgiebigem, weichen Bindegewebe.
Therapeutisch muss bei dieser Konstellation auch die Haut gestrafft werden - das geht in vielen Fällen auch ohne Operation.
Nebenbei: Unter einem Lipohypertrophie wird in einem anderen Bereich der Medizin auch die Schwellung im subkutanen Bindegewebe verstanden, die entsteht, wenn immer wieder Insulin in die gleich Stelle gespritzt wird - z.B. am Bauch.
Schmerzen ohne Schwellung
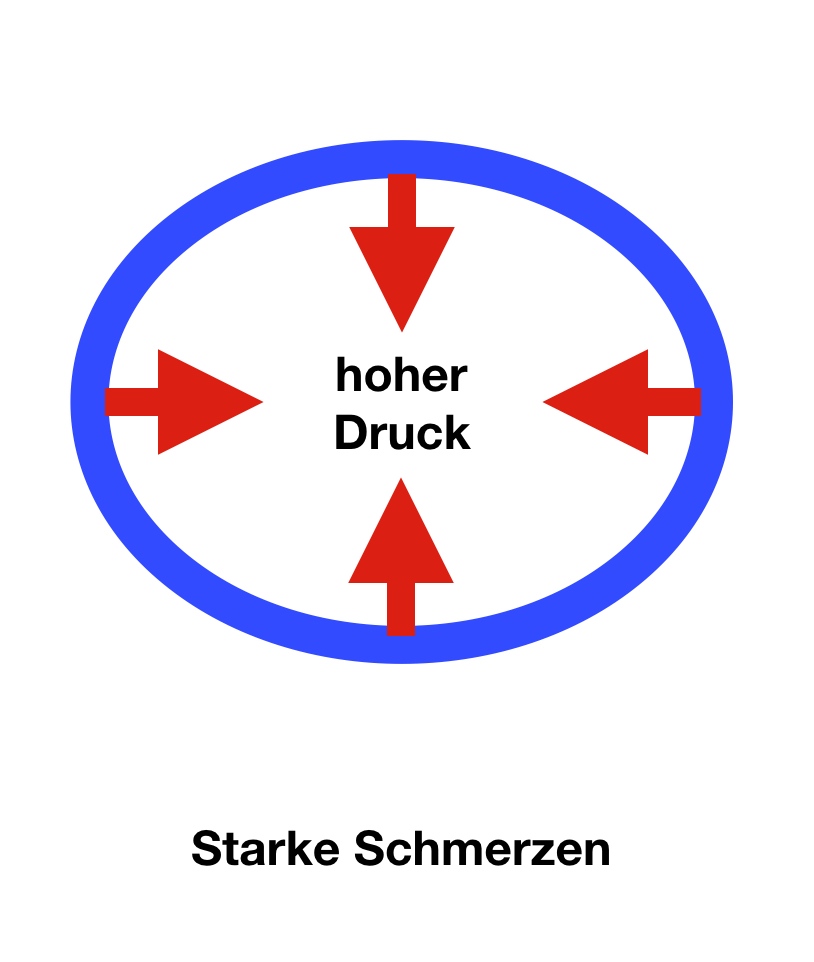
In den vergangenen Jahren haben wir immer wieder schlanke Patientinnen mit ausgeprägten Beschwerden, aber vergleichsweise schlanken Beinen gesehen. Sie leiden unter den gleichen Beschwerden wie andere Betroffene, lediglich Hämatome (blaue Flecken) finden sich bei ihnen seltener.
Auch bei diesen meist jungen Frauen liegt vermutlich eine vermehrte Durchlässigkeit der kleinsten Gefäße vor. Sie haben jedoch gleichzeitig eine sehr straffe, feste Haut. Kommt es nun zu Ödemen, gibt die Haut nur wenig nach, und der Druck im Gewebe steigt schnell an. Die Folge sind Spannungsbeschwerden, zum Teil auch bereits Ruheschmerzen.
Diese Konstellation der Beschwerden lässt sich zum Glück besonders gut behandeln. Sobald auch nur ein geringer Teil der Flüssigkeit aus den Beinen entfernt ist, reduziert sich der Druck, und es kommt in der Regel zu einer prompten Schmerzentlastung. Ob die Diagnose »Lipödem« bei diesen Patienten wirklich im strengen Sinne zutrifft, sei dahingestellt. Viel wichtiger ist der therapeutische Erfolg, der sich bei diesen Patientinnen rasch erzielen lässt.
Ursachen

Eine der interessantesten Fragen betrifft die biologischen Hintergründe. Liegt bei den betroffenen Frauen wirklich ein »Defekt« vor? Essen Patienten mit Lip- ödem nur einfach zu viel und vor allem das Falsche? Liegt es allein an der mangelnden Bewegung? Je länger wir uns mit der Thematik beschäftigen, desto größer werden die Zweifel an einer so einfachen Sichtweise. Andere Zusammenhänge müssen zumindest in Betracht gezogen werden.
Um die Veränderungen in tieferer Weise zu verstehen, ist es notwendig, sich an die biologische Herkunft des Menschen zu erinnern. Wir haben nicht immer in vollklimatisierten Büros gelebt, sondern stammen aus Prärie, Savanne und Urwald. Die Lebensbedingungen von Jägern und Sammlern prägten unseren Körperbau und unsere physiologische Organisation. So sind wir extrem ausdauernd und in der Lage, stundenlang zu laufen. Damit können wir zum Beispiel Tiere erjagen, die uns an kurzfristiger Spitzengeschwindigkeit haushoch überlegen sind. Bezüglich der Nahrung war Mangel die Regel und Überfluss selten. War uns das Jagdglück hold, dann hatten unsere Vorfahren mit einem erlegten Gnu wirklich reichlich zu essen. Aber dieses Glück hatte auch Schattenseiten: Es gab sicherlich bald Konkurrenz in Form von hungrigen Großkatzen und kleinen Mitessern – Bakterien, Würmer und Insekten – die sich gleichfalls über das Tier hermachten. Kurz: Die prähistorischen Menschen hätten wohl einiges für eine Tiefkühltruhe gegeben. So waren sie gezwungen, die verfügbaren Kalorien schnell aufzunehmen und körpernah zu speichern.
Üppige Frauen
Diese Zusammenhänge gelten natürlich vor allem für Frauen. In der Schwangerschaft und besonders in der Stillzeit nimmt ihr Kalorienbedarf erheblich zu. 200–300 Extra-Kilokalorien in der Schwangerschaft und 500–700 kcal in der Stillzeit waren nicht problemlos zu organisieren. Das scheint vielleicht nicht viel zu sein. Doch pro Schwangerschaft und Stillzeit kommen so mehrere Hun- derttausend kcal zusammen. Umgerechnet in Fett sind das einige Kilogramm (etwa zwischen 20–40 kg).
Daher bereiteten sich unsere weiblichen Vorfahren ab der Pubertät auf dieses Energiedilemma vor. Das Ergebnis bestand in Rundungen, die Männern gleichzeitig signalisierten: »Mit dieser Frau ist Kinderreichtum garantiert«. Frauen mit ausgeprägten Formen waren also in mehrfacher Hinsicht im Vorteil: Sie hatten Vorräte, um sich und ihre Kinder durch schlechte Zeiten zu bringen, und auch die prähistorischen Männer dürften die Rundungen als höchst attraktiv empfunden haben.
Schlechtes Bindegewebe?
Fast alle Frauen, die zu uns kommen, klagen über »schlechtes« Bindegewebe. Gemeint ist ein weiches, dehnbares Gewebe, oft verbunden mit Venenproblemen. Auch hier möchte ich fragen, ob das Gewebe wirklich nur »schlecht« ist oder ob daran auch etwas »Gutes« ist.
Die kollagenen Fasern des Bindegewebes sind stabiler als Stahl. Doch in der Pubertät werden sie bei Mädchen langsam weicher und dehnbarer. Der Vorteil liegt ganz unmittelbar auf der Hand: Weiches Gewebe bietet optimale Bedingungen für eine natürliche Geburt. Stellen Sie sich vor, eine Frau muss ihr Kind unter einfachsten Bedingungen und ohne fremde Hilfe gebären. Das weiche, dehnbare Gewebe bietet hier die allerbesten Voraussetzungen für eine zügige und schonende Geburt. Frauen mit härterem Gewebe hatten vermutlich auch im Urwald schlanke Beine. Doch dieser »Vorteil« barg die Gefahr, eine Geburt nicht zu überleben.
Frauen und Männer
• Frauen haben eine andere Fettverteilung als Männer. Während Männer zum Fettansatz am Bauch („Bierbauch“) neigen, lagern Frauen sehr viel häufiger Fett an den Hüften, Gesäß und Oberschenkeln ein.
• Die Unterhautfettschicht ist bei normalgewichtigen Frauen an den Beinen doppelt so dick wie bei Männern.
• Das Verhältnis von Taille und Hüfte (Tailleumfang dividiert durch Hüftumfang) sollte so bei normalgewichtigen Frauen unter 0,8 bei Männern zwischen 0,8 und 1,0 liegen. Liegt es höher, dann stellt dies einen Risikofaktor für Herz-Kreislauferkrankungen dar. Eine „Apfelfigur“ ist daher sehr viel gefährlicher als die Birnenstatur. Frauen sind so auf natürliche Weise begünstigt.
• Die Fettzellen werden bei Männern und Frauen auf höchst unterschiedliche Weise durch das Bindegewebe stabilisiert. Beim Mann haben die Fasern eine netzartige oder scherengitterartige Struktur, Frauen dagegen verfügen über deutliche größere Fettkammern, die senkrecht zur Hautoberfläche ausgerichtet sind. Sie werden daher auch als „stehende Fettkammern“ bezeichnet.
• Da die männliche Haut deutlich dicker als die weibliche ist, ergibt der sog. Kneiftest bei völlig gesunden Frauen ein unterschiedliches Ergebnis im Vergleich zu Männern. Die aufrecht stehenden Fettkammern einer Frau werden zusammengeschoben dadurch sichtbar. Dieser Effekt ist also bis zu einem gewissen Grad natürlich und nimmt im Alter noch zu, weil die Haut etwas dünner wird. So werden die „stehenden Fettkammern“ leichter sichtbar. Bei Männern zeigt sich dagegen nur eine feine Fältelung oder Furchung der Oberhaut.
Schlechte Gefäße?
Eine der bekannten Ursachen für das Lipödem ist die vermehrte Durchlässigkeit der Kapillaren. Es liege eine »Kapillarpermeabilitätsstörung« vor, so die deutsche Leitlinie. Aber ist das die einzig richtige Sichtweise? Eine Störung? Auch hier haben wir Zweifel. Die erhöhte Durchlässigkeit birgt nämlich auch Vorteile: In der Schwangerschaft ist bei Frauen grundsätzlich der Transport von Nährstoffen und Sauerstoff erhöht. Das ungeborene Leben dankt es ihnen mit kräftigem und gesundem Wachstum.
Insofern kann die vermehrte Durchlässigkeit der Kapillaren auch Ausdruck einer besonders weiblichen Organisationsform sein. Für das Baby nur das Beste! Natürlich kein Licht ohne Schatten: Ödeme in der Schwangerschaft, vermehrt Hämatome (blaue Flecken) und verstärkter Einstrom von Nährstoffen in die unteren Körperabschnitte sind die negativen Folgen dieser positiven Versorgungsbereitschaft.
Möglicherweise muss auch die erhöhte Blutungsbereitschaft mit Hämatomen (blauen Flecken) in diesem Zusammenhang gesehen werden.
Problematisches Eiweiß
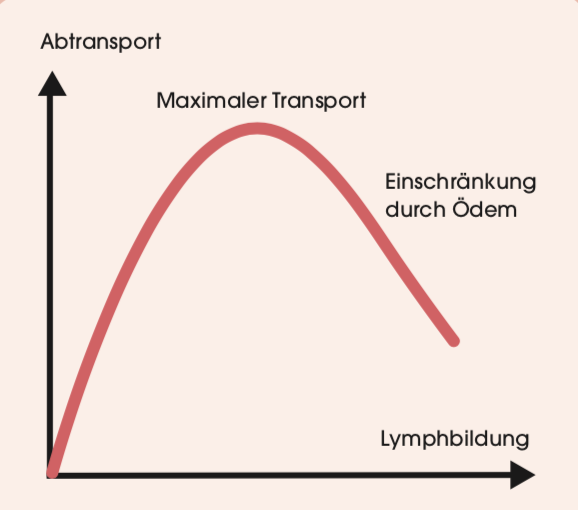
Alles Eiweiß, das aus den Kapillaren ausgetreten ist, und das vom ihm gebundene Wasser kann ausschließlich über das Lymphsystem abtransportiert werden. Eine ganze Weile geht das gut, weil das Lymphgefäßsystem über eine gewisse Reservekapazität verfügt. Wenn mehr Lymphflüssigkeit anfällt, kann es auch mehr transportieren.
Irgendwann ist diese Fähigkeit überschritten. Es entsteht nun eine sichtbare Schwellung, ein Ödem. Wenn wir viel stehen oder sitzen, treten diese Ödeme besonders an den Beinen auf.
In der Flüssigkeit, die aus der Kapillare strömt, befindet sich auch Fett, meist in Form von Triglyceriden. Sie versorgen die Zellen mit wertvoller Energie. Je mehr Eiweiß und damit Wasser im Gewebe, desto mehr Fett wird in der Unterhaut eingelagert und dann nur sehr schwer wieder abgebaut. Der Weg in die Unterhaut-Fettdepots wird zur Einbahnstraße. Rein geht es leicht, raus nur äußerst schwer.
Die Folge: In der Unterhaut sammelt sich eine brisante Eiweiß-Wasser-Fett-Mischung. Je dicker sie wird, desto schlechter werden Lymphtransport und Fettabbau. Und je schlechter diese Substanzen abgebaut werden, desto mehr davon sammelt sich an - ein Teufelskreis!
Problematische Venen
Wenn die Beine nun an Umfang zunehmen, kommt ein weiterer Faktor ins Spiel. Die Haut verliert einen Teil ihrer Elastizität und wird dehnbarer. Auch dies wirkt sich ungünstig auf den Lymphfluss und das Lipödem aus.
Wenn wir lange Zeit auf einer Stelle stehen, z.B. beim Schlangestehen an der Kasse, dann sammelt sich das Blut in den Beinvenen. Der Druck in den Venen nimmt erheblich zu. Gehen wir jedoch einige Schritte oder wippen nur ein wenig auf den Zehen, reduziert sich dieser erheblich. Diesen Entlastungseffekt verdanken wir dem Zusammenspiel von Muskeln und dem Venenklappensystem. Die Venen werden nämlich von den Muskeln zusammengedrückt. Da sie über ähnliche Klappen wie das Lymphsystem verfügen, wird durch die Muskelbewegung sehr viel Blut aus den Venen zum Herzen zurückgepumpt.
Die Voraussetzung für die funktionierende Muskelpumpe ist der elastische Druck der Haut auf Venen und Muskulatur. Die Haut wirkt wie ein natürlicher Kompressionsstrumpf. Ohne diese Kompression würde das Venenblut den Weg des geringsten Widerstandes wählen und in die dehnbare Unterhaut entweichen. Es kommt zu Schmerzen und Schwellungen.
Die überdehnte Haut beim Lipödem hat genau diese Konsequenz. Sie wirkt nicht mehr wie ein kräftiger Kompressionsstrumpf, und die Venen pumpen Flüssigkeit in das Unterhautfettgewebe. Das Ödem reichert sich in den Beinen an und überfordert das Lymphgefäßsystem noch zusätzlich. Viele Betroffene können den Effekt überrascht an sich selbst feststellen: Nach Sport waren früher die Beine schlank, nun nimmt die Schwellung nach der Bewegung sogar noch zu.
Veno-arterieller Reflex
Man kann es kaum glauben, doch auch die Arterien tragen zum Ödem bei. Bei Gesunden gibt es einen wichtigen Schutzreflex, der Ödeme begrenzt. Nimmt der Druck in einer Vene zu, dann geben diese einen „Befehl“ an die Arterie, von der sie versorgt werden. Diese zieht sich dann zusammen und der Blutfluss vermindert sich. Dadurch lässt auch der Druck in der Vene nach.
Beim Lipödem ist dieser „veno-arterielle Reflex“defekt. Obwohl die Venen übervoll sind, stellen die Arterien die Blutzufuhr nicht ab. Die Venen laufen quasi über, und dennoch lässt die Arterie immer noch Blut ins Überschwemmungsgebiet. So kommt es auch durch diesen Mechanismus zur Ödemzunahme.
Neurogene Entzündung
Das Lipödem ist eine ausgesprochen schmerzhafte Erkrankung! Merkwürdigerweise führen ausgerechnet die Schmerzen selbst zur Verstärkung des Ödems. Das Phänomen wird als „neurogene Entzündung“ (= nervenvermittelte Entzündung) bezeichnet und ist in der Schmerzforschung gut bekannt. Gemeint ist damit, dass dauerhafte Übererregung von Nerven zu einer Entzündung im Schmerzgebiet führt. Dadurch werden – wie bei jeder Entzündung – Kapillaren durchlässiger, und so kommt es zu weiterer Schwellung und damit weiteren Schmerzen!
Verlauf
Das Lipödem beeinträchtigt die Lebenserwartung nicht. Es gibt jedoch auch eine ungünstige Botschaft: Wenn das Lipödem nicht rechtzeitig und nicht richtig behandelt wird, verschlechtert es sich zwar meist langsam, aber kontinuierlich. Das gilt ganz besonders dann, wenn keine ausreichende Therapie eingeleitet wird. Zusätzliche Gewichtszunahmen - vor allem in Stressphasen - führen in diesen Fällen meist zu einer geradezu sprunghaften Verschlechterung.
Je länger das Krankheitsbild besteht, desto mehr kommt es zu einer Verhärtung des Gewebes und zu einem zusätzlichen Lymphödem, was dann als »Lipo-Lymphödem« oder »Lymph-Lipödem« bezeichnet wird. Mit einer solchen Entwicklung muss durchschnittlich nach etwa 17 Jahren gerechnet werden. Aber: Resignation ist keineswegs angebracht. Zu jedem Zeitpunkt ist Leben (auch im Rentenalter!) kann die Symptomatik auch mit Therapie besser werden.
Diagnose
Oft nicht diagnostiziert
Lipödeme werden selten diagnostiziert und oft mit anderen Krankheitsbildern, insbesondere dem Übergewicht (Adipositas) und dem Lymphödem verwechselt. Oft haben die betroffenen Frauen jahrelange oder jahrzehntelange Leidenswege hinter sich, bis die richtige Diagnose gestellt wird.
Sehr häufig wird den Patienten erklärt, sie sollten eben weniger essen und sich mehr bewegen. Doch genau das haben die meisten von ihnen schon unzählige Male erfolglos versucht. Oft wird ihnen daher unterstellt, sie würden heimlich essen.
Für die korrekte Diagnose werden in der Regel keine komplizierten Untersuchungsverfahren benötigt. Eine einfache Erhebung der Beschwerden und Vorgeschichte sowie eine körperliche Untersuchung reichen meist völlig aus.
Typisch ist die symmetrische Schwellung der Beine (und/oder Arme), wobei Fußrücken und Hände nicht betroffen sind. Die Schwellung ist druckschmerzhaft, Hämatome (blaue Flecken) sind häufig. Die Beschwerden beginnen meist in der Pubertät. Diäten sind wirkungslos.
Weder Lipödem noch Zellulitis können durch einen bestimmten Labortest bewiesen werden. Allerdings helfen Laborwerte, andere Erkrankungen auszuschließen, die ebenfalls zu Ödemen führen.
Ein Arzt wird daher möglicherweise einige Laborwerte bestimmen. Hier die wichtigsten: Eiweißelektrophorese, Gesamt-Eiweiß, Natrium, Kalium, Kreatinin, Harnstoff, Harnsäure, Kreatinin-Clearance, Urinstatus, Transaminasen, alkalische Phosphatase, Bilirubin, T3, T4, TSH, ggf. Cortisol.
Ein wichtiges kleines Detail spielt bei der Unterscheidung zwischen Lipödem und Lymphödem eine große Rolle. Es ist die Frage, ob man die Haut über den Zehen oder Fingern abheben kann oder nicht. Beim Lipödem ist das möglich, beim Lymphödem nicht, da hier die Schwellung auch die Füße oder Hände umfasst. Man spricht von einem positiven (kein Abheben möglich) oder negativen Stemmer´schen Zeichen (Abheben der Haut möglich).
Stemmer´sches Zeichen
Exaktere Bestimmung
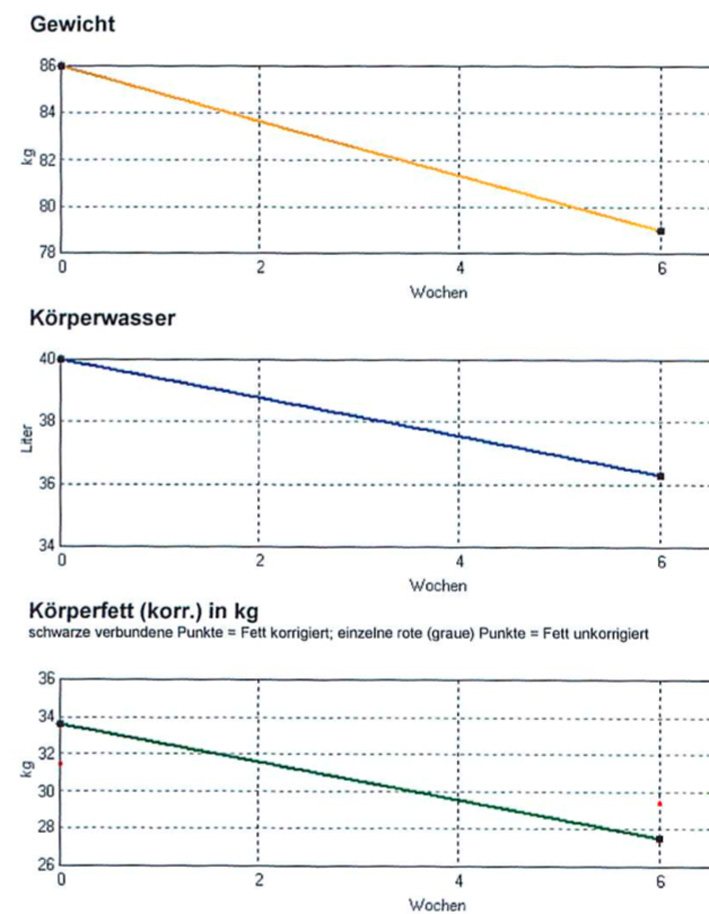
Ein Ödem, also eine Wassereinlagerung, zu messen, ist schwieriger, als das auf den ersten Blick erscheinen mag. Stellt man sich auf eine Waage, wie wird der Körper behandelt, als bestünde er aus einem einzigen Material. Zwischen Organen, Fett, Muskulatur und Wasser wird nicht unterschieden.
In den letzten Jahren findet man häufig Waagen, die zusätzlich den Fettgehalt auf der Skala anzeigen. Um diesen Wert angeben zu können, wird ein harmloser, hochfrequenter Wechselstrom von einem Bein ins andere geleitet und dabei der elektrische Widerstand bestimmt. Fettgewebe, Muskeln, Wasser, Bindegewebe, Knochen und innere Organe weisen einen leicht unterschiedlichen Widerstand auf. Gelingt es, diese Unterschiede genau zu bestimmten, dann kann man analysieren, aus welchen Körperanteilen sich das Gewicht zusammensetzt.
Bei einfachen Geräten, wie sie preiswert im Handel zu erwerben sind, erhält man eine ungefähre Abschätzung der Fettwerte. Es gibt jedoch für medizinische und wissenschaftliche Zwecke weiterentwickelte Geräte, die sehr zuverlässige Untersuchungen ermöglichen. Sie messen mit mehreren Frequenzen, vergleichen diese, korrigieren mögliche Fehler und errechnen aus den gewonnenen Daten weitreichende Analysen.
Misst man mehrfach im Verlauf einer Behandlung, so kann man daraus deutlich ablesen, ob die Therapie die gewünschten Erfolge zeigt. Fett und Wasser sollten sich reduzieren, während die Muskelmasse sich gleichzeitig langsam vermehrt.
Eine andere, einfachere Methode der Therapiekontrolle besteht in der Berechnung des Beinvolumens. Dabei misst man alle 4 cm den Umfang des Beines vom Knöchel bis zur Leiste. Mit Hilfe einer Rechenformel lässt sich so das Volumen bestimmen. Auf diese Weise kann man den Erfolg einer Entstauungstherapie in Litern messen. Allerdings ist es dabei nicht möglich, zwischen Fett, Wasser und Muskeln zu unterscheiden.
Ähnlich, aber automatisiert, ist eine Umfangmessung der Beine mit Hilfe eines Laser-Strahls. Solche Geräte werden beispielsweise von Sanitätshäusern benützt, um die optimalen Kompressionsstrümpfe anmessen zu können.
Ergänzt kann die Untersuchung durch eine Ultraschall-Messung, bei der zwischen Flüssigkeit und Fettgewebe unterschieden werden kann.
Die früher häufig angeordnete Lymphographie ist in aller Regel entbehrlich. Schließlich gibt es für wissenschaftliche Fragestellungen auch Röntgenuntersuchungen (DEXA-Verfahren), die zwar genaue Ergebnisse liefern, für die tägliche Praxis jedoch nicht geeignet sind.
Messung zuhause
In Physiotherapiepraxen wird häufig folgende Messmethode angewandt. Die höchste Erhebung des Innenknöchels wird getastet und markiert. Danach werden mit einem Messband weitere Marken alle 4 cm bis zum Oberschenkel gesetzt. An diesen Marken wird der Umfang möglichst genau gemessen. Mit Hilfe einer Rechenformel oder Computers kann so das Volumen recht genau bestimmt werden.
Das automatische Rechenblatt finden Sie unten. Sie können es mit Microsoft Excel oder OpenOffice (kostenlos) öffnen.
Formular für die Selbstmessung
Diagnose - Selbsttest
Selbsttest
Hier ein Selbsttest, der ein ungefähre Abschätzung gibt, ob Sie unter einem Lipödem leiden. Bitte beachten Sie, dass dies natürlich nur eine ungefähre Einschätzung geben kann. Die tatsächliche Diagnose stellt eine erfahrener Arzt.
Differentialdiagnose - Wann kein Lipödem?
Hier die Unterschiede zwischen Lipödem, der sog. Lipohypertrophie (siehe Anmerkung), Adipositas und Lymphödemen. Nach der S1-Leitlinie.
| Lipödem | Lipohypertr. | Adipositas | Lymphödem | |
|---|---|---|---|---|
| Fettvermehrung | +++ | +++ | +++ | (+) |
| Disproportion | +++ | +++ | (+) | + |
| Ödem | +++ | ø | ø | +++ |
| Druckschmerz | +++ | ø | ø | ø |
| Blaue Flecken | +++ | (+) | ø | ø |
Phlebödeme sind venös bedingte Ödeme. Durch eine Schädigung der Venenklappen und Venen steigt der Druck in den Kapillaren an. Dadurch kommt es zu einer vermehrten Flüssigkeitsbildung auch in den Kapillaren und dem Bindegewebe.
Anders als beim Lymphödem ist dieses Ödem jedoch arm an Eiweiß.
Auch in der äußeren Erscheinung unterscheiden sich diese Ödem, die meist tief eindrückbar sind, also im Gegensatz zum Lipödem, Dellen bilden. Schließlich kommt es häufig zu einer bläulichen Verfärbung der Haut. Es gibt jedoch Übergänge zwischen Lymph- und Phlebödem, falls durch Entzündungen zusätzlich die Lymphbahnen geschädigt werden.
Im Verlauf einer längeren Venenschwäche verfärbt sich die Haut am Unterschenkel oft bräunlich und es kann zu lokalen Entzündungen oder "offenen Beinen" (Ulkus cruris) kommen.
Ödeme durch Herzschwäche
Häufig befürchten Frauen mit „dicken Beinen“, sie könnten unter einer Herzerkrankung leiden. Tatsächlich ist die Herzschwäche die häufigste Ursache von Ödemen, insbesondere bei älteren Menschen. Doch diese Wassereinlagerungen sind völlig anderer Natur als beim Lipödem. Es handelt sich um lageabhängige, symmetrische Ödeme. Abends sind die Unterschenkel stark geschwollen. Sie hinterlassen tief eindrückbare, schmerzlose Dellen. Daneben kommt es zu den typischen Zeichen der Herzschwäche mit Atemnot bei Belastung, vermehrtem nächtlichen Wasserlassen und anderen Symptomen mehr. Im Gegensatz zum Lymph- und Lipödem sind hier Diuretika (wassertreibende Medikamente) wirksam und sinnvoll.
Orthostatische Ödeme
Das orthostatische Ödem ist die „normale“ Schwellung, die viele Menschen, insbesondere Frauen, haben, die lange sitzen oder vor allem stehen müssen. Verkäuferinnen, Flugbegleiterinnen oder andere Berufe, die lange auf den Beinen sein müssen, sind häufig betroffen.
Diese Art der Schwellung tritt vor allem abends auf und ist am nächsten Morgen wieder verschwunden. Im Urlaub fehlt sie ganz, sofern man nicht dauernd stehen muß. - Kein Grund zur Beunruhigung! Trotzdem können leichtere Kompressionsstrümpfe hilfreich sein.
Idiopathisches Ödem
Sehr viele Frauen kennen diese Beschwerden: Vor allem in der zweiten Zyklushälfte wachen sie morgens mit aufgedunsenen Augen auf, beinahe als ob sie abends zu tief ins Glas geschaut hätten. Die Ringe klemmen an den Fingern, die Brust spannt und die Waage zeigt einen erheblichen Gewichtsanstieg, obwohl sie nicht mehr als sonst gegessen haben. Zwar werden die Schwellungen im Gesicht und an der Hand im Laufe des Tages besser. Doch dafür spannen bis zum Abend die Beine. Und dazu fühlen sie sich abgeschlagen, matt und reizbar.
Die vermehrte Wassereinlagerung bei ansonsten gesunden Frauen hat viele Namen. Da sie vor allem in der zweiten Zyklushälfte d.h. nach dem Eisprung auftritt, wird sie oft als zyklisch-idiopathisches Ödem bezeichnet. Das Wort „zyklisch“ erklärt sich von selbst, da die Symptomatik völlig regelmäßig auftritt. Manche Frauen leiden nur in den Tagen direkt vor der Periode, andere können zwei gute von zwei schlechten Wochen unterscheiden. Als „idiopathisch“ bezeichnet man in Medizin Krankheitsbilder, deren Ursache unbekannt ist.
Bekannter ist die Bezeichnung „prämenstruelles Syndrom“, also ein Beschwerdebild, das vor allem vor (prä = vor) der Menstruation, der Periodenblutung, auftritt.
Doch die gleiche Wassereinlagerung kann auch weitgehend unabhängig von der Periode auftreten und z.B. nur während feucht-warmer Witterung vermehrt vorhanden sind. Zusammenfassend und neutraler können diese Beschwerdebilder daher als Flüssigkeitsretensions-Syndrom (Retention = Zurückhaltung) bezeichnet werden.
Paradox: Ödeme durch Medikamente

Wenn immer Sie regelmäßig Medikamente einnehmen, lohnt sich ein Blick auf den Beipackzettel. Können diese Wassereinlagerungen (Ödeme) verursachen? Merkwürdigerweise können auch wassertreibende Medikamente („Diuretika“) zu Ödemen führen!
Bei Lymphödeme und auch beim Lipödem sollten diese Präparate nicht gegeben werden. Es kommt nämlich bei der Einnahme zu einem Wasser- und Salzverlust, die der Körper durch die Produktion eines Hormons zu verhindern sucht. Dieses Hormon (Aldosteron) bleibt auch dann noch erhöht, wenn die wassertreibenden Tabletten nicht mehr oder etwas weniger genommen werden.
Die Folge: vermehrte Wassereinlagerungen. Die Betroffenen kommen von den Tabletten nicht mehr los!
Morbus Madelung
Morbus Madelung („Madelung´sche Erkrankung“) ist eine sehr seltene Fettgewebsschwellung vor allem bei Männern, die im Bereich des Nackens und der Schulter auftritt. Die nicht gekapselten Fettgewebsschwellungen schränken die Beweglichkeit des Kopfes ein und reagieren auf keinerlei Diäten. Die Betroffenen sind an anderen Stellen oft sehr mager. Oft ist die Operation hier sinnvoll.
Lipödem und Fibromyalgie
Therapie: Wirkungsloses meiden!
Frustrierende Vorerfahrungen
Die meisten Frauen haben äußerst frustrierende Erfahrungen mit unterschiedlichen Therapieverfahren gemacht. Diäten haben – wenn überhaupt – aller- höchstens einen kurzfristigen Erfolg gezeigt. Kurze Zeit nach den Hungerkuren sind die Pfunde wieder auf den Hüften. Schweißtreibendes Spinning im Sportstudio verstärkt eher die Schmerzen. Die Kompressionsstrümpfe kneifen und liegen daher häufig im Schrank. Manuelle Lymphdrainage ist zwar herrlich angenehm, lindert den Stauungsschmerz, wirkt aber leider nur für kurze Zeit. Das Glück hält oft nur einen Tag lang an, manchmal auch nur Stunden. Und nach zwei oder drei Verordnungen wird der Hausarzt auf Budget-Probleme hinweisen.
Wirkungsloses vermeiden
Generell lässt sich auch mit einer medikamentösen Therapie wenig oder nichts erreichen. Insbesondere sind wassertreibende Medikamente (Diurektika) fehl am Platz.
Das Lipödem widersteht auch allen Anstrengungen im Fittness-Studio. Zwar nimmt die körperliche Leistungsfähigkeit zu und die Muskeln wachsen, aber das Lipödem zeigt sich davon fast völlig unbeeindruckt.
Viele Betroffene haben breite Erfahrung mit Mittel und Mittelchen ohne Wirkung. Medikamente, insbesondere wasser treibende Mittel, können sogar schaden. Wirkungslos sind insbesondere Cremes, Salben und andere äußerlich aufzubringende Präparate. Die Zeitschrift "Öko-Test" hat nach einer Untersuchung lapidar festgestellt:" Diese Mittel wirken nicht" (Heft 5/04) - gemeint sind die teuren Cremes diverser Kosmetik-Hersteller. In einer achtwöchigen Studie dokumentierten die Tester bei 12 von 19 Mitteln "keinerlei sehenswerten Effekt". Mit anderen Worten: Mangelhaft.
Überraschenderweise sind auch die meisten Diäten wirkungslos. Das ist für viele Betroffene kaum zu verstehen. Warum sollte ein Lipödem nicht durch Gewichtsreduktion zu beseitigen sein, wo es doch im Rahmen der Gewichtszunahme deutlich schlechter wurde?
Tatsächlich geht das jedoch nicht! Die betroffenen Frauen klagen meist darüber, dass sie ausgesprochen schlecht abnehmen und wenn, dann an der falschen Stelle. Die Betroffenen nehmen zwar sehr langsam ab, aber ausgerechnet nicht da, wo sie es nicht wollten! So wird oft der Oberkörper schlanker aber Beine und Hüften bleiben wie sie waren. Das ist das Gegenteil vom dem, was angestrebt werden sollte. Hintergrund sind vermutlich die Stauungen im Fettgewebe. Solange das Gewebe geschwollen ist, wird das Fett dort auch im Rahmen einer Hungerkur nicht abtransportiert.
Und wie sieht es mit der manuellen Lymphdrainage aus? Die ist zweifellos wirksam, wie man direkt nach der Therapie feststellt. Doch auch 2,3 oder mehr Verordnungen à 6 Anwendungen sind die Beine keineswegs viel besser.
Über Sport
"An sich" richtig und dennoch wirkungslos!
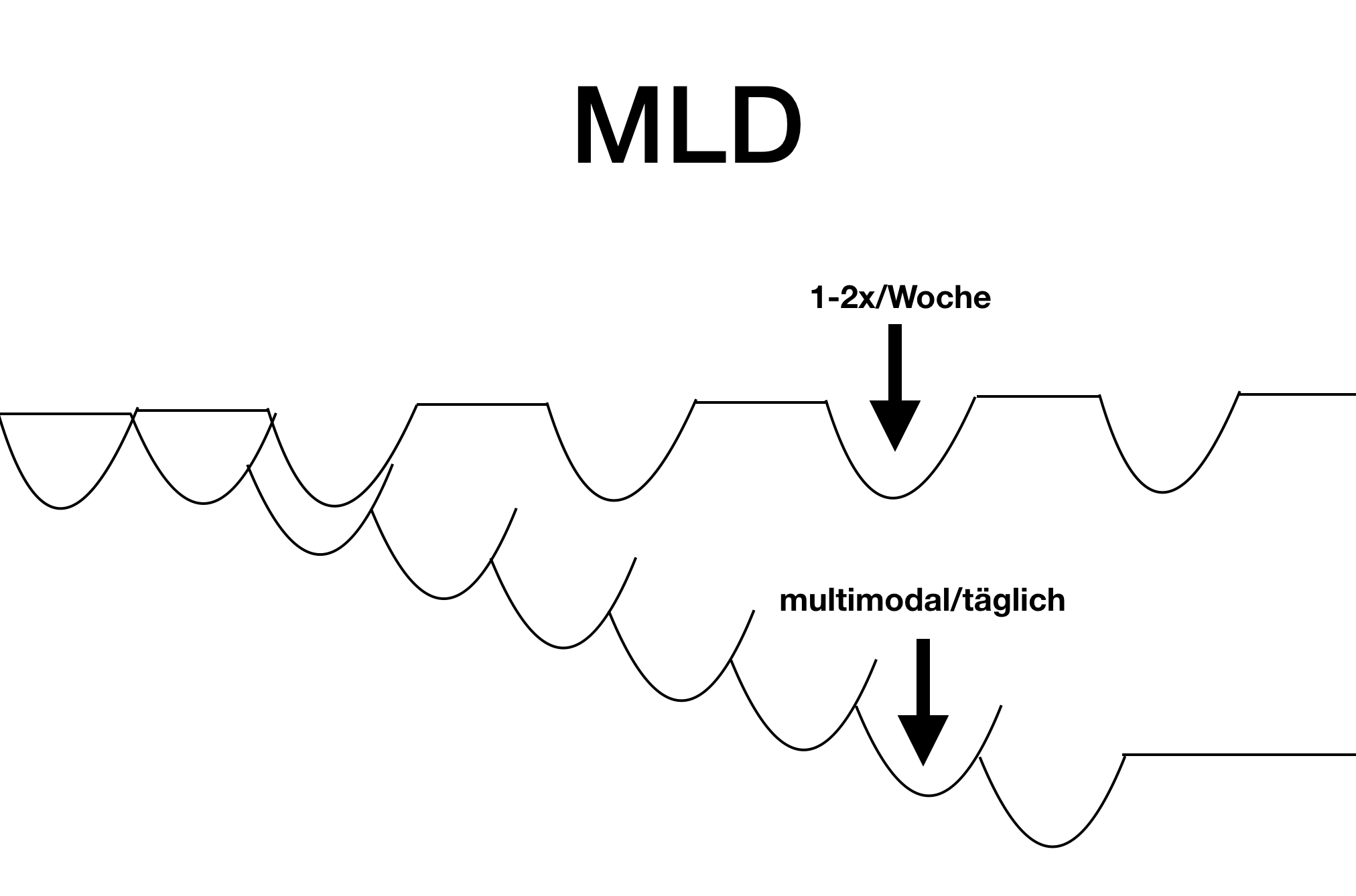
„An sich“ ist natürlich Bewegung, Diät und auch manuelle Lymphrainage sinnvoll und richtig. Doch warum helfen sie nicht?
Diäten: Aus unserer Sicht sind hier zwei Probleme zu nennen:
- Das Lipödem ist ein eiweißhaltiges Ödem. Diäten mit starker Betonung von tierischen Eiweiß erscheinen uns ungünstig, da hier der Abbau der überschüssigen Vorräte im Bereich des Lipödems zumindest nicht gefördert wird. Daher bevorzugen wir Diäten mit wenig tierischem Eiweiß und natürlich wenig Fett.
- Der Zugriff des Körper ist für das gestaut Gebiet eingeschränkt. Er kann viel leichter auf die normal durchbluteten Regionen zurückgreifen. Daher werden die Betroffenen dort schlank wo sie bereits schlank sind.
Bewegung: Ist das Gewebe und vor allem die Beine stark geschwollen, ist der Ablauf aus den kleinsten Venen und Lymphgefäßen behindert. Typisch ist die Zunahme des Schmerzes und der Schwellungen nach Sport. Wer sich trotzdem zusammenreißt einfach weiter trainiert, erlebt nicht selten eine langsame Zunahme des Umfanges der Beine trotz (eigentlich „wegen“) des Sports. Daher sollte Sport nur mit ausreichend Kompression (meist Kompressionsstrumpfhosen) und nur dann durchgeführt werden, wenn die Beine bereits
ausreichend entstaut sind. Ansonsten bleibt natürlich Bewegung im Wasser.
Manuelle Lymphdrainage: Das ist ein ganz wunderbares Verfahren, das jedoch meist falsch dosiert ist. Ein- oder zweimal MLD pro Woche führt nur zu einer Entlastung für diesen Tag - und manchmal nur für wenige Stunden. Es ist wie jedes Mal neu beginnen oder so, als ob Sie Ihre Blutdrucktabletten immer nur montags einnehmen würden.
Eiweißreiche Ernährung
Viele Patientinnen wenden sich oft auf Empfehlung einer „low carb“ Ernährung zu und ernähren sich sehr reich an Eiweiß. Nach unserer Erfahrung ist dies leider oft nicht erfolgreich. Vor allem bei Frauen, die stark unter Spannungsgefühlen in Beinen oder Körper leiden führt das – nach kurzfristigem Gewichtsverlust – nicht zu wesentlicher Besserung.
Operationen - Liposuktion?
Eine Operation, meist Liposuktion, ist nicht natürlich nicht wirkungslos. Allerdings hat sie auch Nebenwirkungen, die sorgfältig abgewogen werden müssen. Die Erfahrungen, die uns Patienten mit Operationen berichten, sind zu einem größeren Teil problematisch. Allerdings kann es durchaus sein (es ist sogar wahrscheinlich), dass alle hochzufriedenen Betroffenen nicht zu uns kommen. Daher sehen wir vor allem Patientinnen, die keine guten Erfahrungen mit dem operativen Eingriff gemacht haben.
Es sind meist folgende Erfahrungen:
- Komplikationen z.B. Infektionen nach der Operation
- Lymphödeme nach der Operation
- Unbefriedigende ästhetische Ergebnisse
- Gewichtszunahme in den nicht operierten Körperteilen.
Vor allem die Gewichtszunahme an anderen Körperteilen sehr wir häufig. Die Beine wurde z.B. operiert doch nach einiger Zeit (wenige Monate bis 1-2 Jahre) kommt es zu einer Gewichtszunahme am Bauch, Armen und Rücken.
Wir sind daher bezüglich einer Operation recht zurückhaltend, da es mit den hier vorgestellten Verfahren in aller Regel möglich ist, gute Ergebnisse zu erzielen, mit denen die Betroffenen sehr zufrieden sind.
Allerdings kann ein operativer Eingriff bei gewissen (seltenen) Konstellationen Sinn machen. Allerdings sollten zuvor die konservativen (also nicht operativen) Verfahren ausgeschöpft worden sein. Wie oben beschrieben, sind ein- oder zweimal Lymphdrainage/Woche plus Kompressionsstrümpfe in den allermeisten Fällen nicht ausreichend. Das bedeutet aber keineswegs, dass konservativen Verfahren wirkungslos sind. Es kommt – wie so oft – auf die richtige Dosierung an.
Therapie: Wirksames nutzen!
Die Grundregeln für den Erfolg
Ein Lipödem ist wirklich nicht einfach zu behandeln. Der Erfolg einzelner Therapieverfahren ist tatsächlich meist bescheiden. Doch es gibt ein Erfolgsrezept, das gleichermaßen einfach wie wirksam ist. Es heißt: Klotzen statt kleckern!
Im Verbund sinnvoll angewendet, erweisen sich plötzlich vermeintlich »wirkungslose« Verfahren als sehr effektiv. Auf einmal vollzieht sich binnen weniger Wochen ein Wandel, der vorher in Monaten nicht möglich war.
Und das sind die Prinzipien einer wirkungsvollen Behandlung, die meist als »multimodale Therapie« bezeichnet wird:
- Ein einziges entstauendes Verfahren reicht nicht aus. Hier müssen mehrere Therapieansätze miteinander kombiniert werden.
- Passive Verfahren (Massagen, Lymphdrainage) benötigen aktive Therapien als Ergänzung (Schwimmen, Muskelaufbau, Walking mit Kompression).
- Keine Therapie ohne Ernährungsumstellung und Gewichtsreduktion!
- Niederfrequente Behandlungen sind nicht ausreichend, wenn sich der Körper in einem Stauungszustand befindet. 14 Therapietage am Stück sind viel wirksamer als 14 Wochen lang ein Behandlungstag pro Woche.
Ziele
- Verbesserung der gestörten Mikrozirkulation
- Reduktion des übermäßigen Eiweißaustritts aus den Blutgefäßen Erhöhter Abtransport von Eiweiß und Flüssigkeit
- Reduktion des Unterhautfettgewebes
- Kräftigung des Bindegewebes
- Abbau von Übergewicht
- Glättung der Hautkonturen
- Abbau von Stress
Im folgenden sollen nun Therapiemodule aufgezählt werden, die sich bei der Behandlung bewährt haben.
Kompressionsverfahren
Sicherlich nehmen die Kompressionsverfahren die erste Stelle unter allen Therapieverfahren ein. Durch eine Erhöhung des Drucks auf die Beine (seltener Arme) wird der Rückfluss aus Venen und Lymphgefäßen erheblich gesteigert. Wer Kompressionsstrümpfe trägt oder sich eine Bandage anlegt, bei dem strömt bereits in Ruhe 50% mehr Flüssigkeit aus den Beinen zurück.
Noch ausgeprägter ist der Vorteil bei Bewegung. Ohne den verstärkten Druck von außen würde die Muskulatur die Flüssigkeit nicht Richtung Herz pumpen sondern auch in das Unterhautfettgewebe der Beine, da ihnen ein entsprechendes Widerlager fehlt.
Wie kommt es zu diesem positiven Effekt durch eine recht einfache Therapie? Wenn von außen Druck auf das Bein ausgeübt wird, dann breitet der sich gleichmäßig im Inneren der Beine aus. Muskeln, Sehnen, Knochen, Bindegewebe sind nicht komprimierbar. Sie verhalten sich so wie Wasser, das sich auch nicht zusammen drücken lässt. Anderes dagegen die Blut- und Lymphgefäße. Der gesamte Druck gelangt somit unmittelbar auf die Gefäße.
Blut und Lymphe folgen dem Weg des geringsten Widerstandes. Da das Unterhautfettgewebe nun komprimiert ist, können Sie nicht anders als in Richtung Körpermitte abzufließen. Die Beine werden entlastet.
Kompression ist aber nur wirksam, wenn sie korrekt durchgeführt wird. Der Druck in den Beinen nimmt naturgemäß an den Füßen hin zu. Daher sollte daher der Druck der Kompression an den Knöcheln größer als an den Oberschenkeln sein, sonst würden sich Blut und Lymphe dort stauen.
Hierbei kommt die Physik zu Hilfe. Die Wirkung einer Bandage oder eines Kompressionsstrumpfe hängt von zwei Faktoren ab. Von der Spannung und dem Durchmesser. Je kleiner dieser ist, desto mehr Kraft wirkt auf das Bein ein. Jeder kennt das von einem Gummiring. Nimmt man zwei gleich starke Gummiringe mit unterschiedlichem Durchmesser, dann ist der kleinere viel schwerer zu dehnen als der größere.
Da der Knöchel der dünnste Teil des Beines ist, baut sich hier automatisch hier der größte Druck auf, während der Oberschenkel am wenigsten komprimiert wird. So wird der Blutfluss in die richtige Bahnen gelenkt.
Probleme gibt es jedoch, wenn die Unterschenkel sehr voluminös sind. Dann muss ein Kompressionsstrumpf deutlich straffer gearbeitet werden. Die Hersteller der Strümpfe achten genau auch diesen Zusammenhang zwischen Durchmesser und Druckverlauf.
Kompressionsbandagen
Noch individueller als Kompressionsstrümpfe nach Maß sind Kompressionsbandagen. Dabei wird in einer ausgefeilten Technik mit einer Reihe von Binden sowie Polstermaterial eine für die augenblickliche Situation optimale Versorgung erreicht.
Zuerst wird die Haut der Beine gepflegt, mit einem Schlauchverband umhüllt, umfangreich abgepolstert und dann mit 20 und mehr Binden schrittweise komprimiert. In manchen Fällen wird die Kompression noch durch Kompressionsstrumpfhosen z.B. an den Hüften („Bermudas“) verstärkt.
Bei den Binden setzt man auf Kurz- und Mittelzugbinden. Es handelt sich dabei um wenig dehnbare Binden, die wieder einen geringen Ruhe- mit hohem Arbeitsdruck kombinieren. Zwischen 22 und 23 Stunden täglich sollten die Bandagen getragen werden.
Es sei nicht verschwiegen, dass Kompressionsbandagen fast ausschließlich im Krankenhaus angewandt werden. In der „Entstauungsphase“ werden so die Ödeme reduziert. Später in der „Erhaltungsphase“ tragen die Patientinnen dann meist Kompressionsstrümpfe.
Es gibt jedoch Patienten, die erlernen die Bandagetechnik in einem Kurs. Zuhause sind sie dann in der Lage sich ausgezeichnet selbst zu helfen. Diese Schulung ist notwendig, da durch eine falsche Kompression ein gegenteiliger Effekt erreicht wird. Falsch angelegte Bandagen schüren ab und verschlechtern so das Ödem.
Kompressionsstrümpfe
Wenn also Kompression so viele Vorteile hat, dann müssten alle betroffenen Frauen mit Freuden Kompressionsstrümpfe tragen. Aber das ist keineswegs der Fall! Wenn ich in der Sprechstunde auf das Thema komme, dann schlagen viele Frauen die Augen zur Decke. „Ja, ich habe so etwas irgendwo im Schrank liegen. Aber tragen kann man das nicht, schon gar nicht im Sommer.“
Ein grundsätzliches Problem ist nicht zu lösen. Durch die geringe Dehnbarkeit lassen sich Kompressionsstrümpfe einfach nicht gut anziehen. Allerdings gibt es Hilfsmittel mit denen es auch älteren Menschen gelingt, ohne übermäßige Anstrengung in die Strümpfe hinein zu gelangen. Es kommt auf die richtige Beratung und die Auswahl der optimalen Kompressionsstrümpfe an. Nur dann kann man sich mit diesem therapeutischen Hilfsmittel anfreunden.
Wichtig ist, diese Strümpfe bereits morgens anzuziehen, wenn die Beine noch nicht geschwollen sind. Ganz besonders gilt dies an Tagen, an denen langes Stehen nicht zu vermeiden ist. Es gibt sehr viele Arten von Kompressionsstrümpfen. Von der Herstellungsart unterscheidet man zwei Verfahren: Rundgestrickte und flachgestrickte Kompressionsstrümpfe in verschiedenen Kompressionsklassen.
Apparative Kompression
Auf der Suche nach anderen Methoden der Kompressionsbehandlung, die einfach durchführbar sein sollten, entwickelte man Geräte zur vollautomatischen Therapie.
Im Prinzip werden bei dieser Behandlung eine Manschette um Arme oder Beine gelegt. Sie sehen wie überdimensionale Ärmel oder Hosen aus. Dort befinden sich Luftkammern, die von einem Kompressor rhythmisch aufgeblasen werden.
Anfänglich versuchte man sich mit Einkammersystemen, musste aber bald feststellen, dass es keine gute Idee ist, Druck gleichmäßig auf das Bein auszuüben. Wie bei Kompressionsstrümpfen muss an den Knöcheln der Druck höher als am Oberschenkel sein. Nur so verbessert man den Flüssigkeitsstrom in Venen und Lymphgefäßen.
Manuellen Lymphdrainage
Lymphgefäße können sich aktiv zusammen ziehen. Durch das Öffnen und Schließen der Klappen im den Lymphgefäßen kommt es so zum Weitertransport der Abfallstoffe. Gleichzeitig wird der Lymphfluss ähnlich wie bei den Venen durch Muskelaktivität angeregt.
Bei der manuellen Lymphdrainage wird dieser natürliche Prozess durch eine spezielle Massage unterstützt. Durch eine geschickte Technik wird eine Mischung von Druck und Sog auf das gestaute Gewebe ausgeübt. So sorgen Physiotherapeuten für eine Zunahme des Lymphflusses. Sie benützen Grifftechniken, bei denen Namen wie „Pumpgriff“ oder „Schöpfgriff“ bereits die Funktion erklären.
So wird die Eigenbewegung der Lymphgefäße angeregt und durch sanften Druck die Flüssigkeit in Richtung Zentrum verschoben. Lässt der Druck auf die Haut nach, entsteht mit Hilfe des Klappenspiels ein Unterdruck, der die Lymphflüssigkeit von unten ansaugt. Diese leichten Bewegungen erfolgen rhythmisch etwa im Sekundentakt, wobei jede Hautpartie 5-6 Mal hintereinander massiert wird.
Sind die Beine durch eine manuelle Lymphdrainage erfolgreich entstaut, dann sollte unmittelbar danach eine Kompression durchgeführt werden, also Kompressionsstrümpfe getragen oder eine Bandage angelegt werden.
Bei ausgeprägten Beschwerden wird die Massage in Kliniken bis zu zweimal täglich durchgeführt. Dazwischen werden die Beine mit Kompressionsbandagen versorgt. Die Kombination der beiden Verfahren sind die wesentlichen Bestandteile der sog. komplexen physikalischen Entstauung (KPE), mit denen das Lipödem im stationären Rahmen behandelt wird.
Die manuelle Lymphdrainage ist eine außergewöhnlich erfolgreiche Methode Lymphödem zu behandeln. Beim Lipödem sind die Erfolge nicht ganz so gut. Dazu kommt, dass die Massagen möglichst häufig durchgeführt werden sollten, sonst lässt die Wirkung nach sehr kurzer Zeit wieder nach.
Leider ist so eine häufige Frequenz in den meisten Fällen aus Kosten- und Zeitgründen nicht möglich. Dennoch, wer unter einem Lipödem leidet, sollte versuchen, in den Genuss dieser wohltuenden Therapie zumindest von Zeit zu Zeit zu gelangen.
Unterdruck-Verfahren
Statt Druck auf das Gewebe auszuüben und dadurch den Rückfluss zu fördern, existiert auch der umgekehrte Ansatz, das Ödem mit Unterdruck auszusaugen. Auch bei der Lymphdrainage wird ja dieser Gedanke verfolgt, durch Pump- und Schöpfgriffe die Lymphflüssigkeit aus tieferen Regionen herauszuziehen.
Die älteste und bekannteste Art Unterdruck therapeutisch einzusetzen, ist das Schröpfen. Dabei wird die Luft in einem Glas kurzfristig durch eine Flamme erhitzt und auf die Haut, z.B. am Rücken, fest aufgesetzt. Während sich die Luft beim Abkühlen zusammenzieht entsteht im Glas ein Vakuum, das auf das Gewebe einen kräftigen Unterdruck ausübt. Die Haut wölbt sich nun hervor, es kommt zu Rötung und leichten Schwellung unterhalb des Schröpfglases.
Seit Jahrtausenden wird dieses Verfahren vor allem gegen Muskelschmerzen eingesetzt. Dabei kommt es unabhängig von einer möglichen Beeinflussung des Lymphflusses zu einer Hautstimulation, die zur Schmerzreduktion beitragen soll. Statt eines klassischen Schröpfglases gibt es auch Gläser mit einem aufgesetzten Gummiball. So kann ein Unterdruck auch ohne das umständliche Erhitzen der Luft erzeugt werden.
Zur Behandlung des Lipödems und Zellulitis ist das klassische Schröpfen leider ungeeignet, da sich der Druck ausschließlich auf eine sehr kleine Fläche begrenzt und es im besten Fall zu einer Verschiebung des Ödems kommt.
Schröpfmassage
Eine Variante des Schröpfens ist die Schröpfmassage. Wieder kommen Schröpfgläser zum Einsatz. Zur Vorbereitung wird die Haut eingeölt. Anschließend wird das Schröpfglas mit Unterdruck über die Haut gezogen. Dabei sollte die Bewegungsrichtung vorwiegend dem Lymphfluss folgen, d.h.von den Füßen in Richtung des Oberkörpers.
Anfänglich hatten wir unseren Patientinnen ans Herz gelegt, sehr vorsichtig und behutsam vorzugehen, da sonst Hämatome (blaue Flecken) drohen. Dies empfiehlt sich besonders, wenn die Beine sehr geschwollen und dadurch schmerzempfindlich sind. Einige unserer Patientinnen haben sich allerdings nicht an diesen Rat gehalten und die Unterdruckmassage sehr kräftig durchgeführt.
Wie zu erwarten, kam es zu den befürchteten Nebenwirkungen. Allerdings zeigte sich noch etwas anderes: Nach einigen Wochen straffte sich das Gewebe, und das Hautbild wurde glatter und schöner. Konnte es sein, dass ausgerechnet eine Schädigung zu einer Besserung führt? Denkbar ist dies durchaus, da durch Dehnreize bis an die Grenze der Verletzung gleichzeitig Regenerations- und Wachstumsreize ausgelöst werden, die stabileres und funktionstüchtigeres Gewebe entstehen lassen. Möglicherweise kommt es so sogar zu einer Aktivierung von Stammzellen im Bindegewebe. In der Kosmetik werden Schröpfmassagen und ähnliche Techniken daher seit langem zur Gewebestraffung eingesetzt.
Wir haben zur Selbsthilfe eine App entwickelt.
Endermologie (LPG)
Eine weitere Massagetechnik ist die Endermologie. Dabei wird mit einem speziell für diesen Zweck entwickelten Gerät eine Hautfalte erfasst, ein - und ausgerollt und somit eine Art “Hautgymnastik” das Bindegewebe aufgebaut. Dabei wird nicht nur die Haut sondern auch das darunter liegende Bindewegewebe miterfasst und auch die Unterhautfettablagerungen.
Bewegung
Für Patientinnen mit Lipödem ist Sport lebenswichtig. Allerdings nur unter einer Bedingung – Kompressionsstrümpfe müssen dabei getragen werden!
Ohne Kompression besteht die Gefahr, dass die Muskelatur, Blut und Lymphe nicht zum Herz sondern in das Gewebe und unter die Haut pumpen. Die Schwellung nimmt dann nach Bewegung deutlich zu, Sport wird zur frustrierenden Erfahrung.
Für Patienten mit Lipödem hat sich vor allem Ausdauersport bewährt, der Beine und Hüften kräftigt. Für viele Frauen ist das Walking bzw. Nordic Walking eine ausgezeichnete Sportart. Nicht zuletzt, weil es die Gelenke wenig belastet, leicht zu erlernen, überall ausführbar und effektiv ist. Außerdem werden beim Nordic Walking sogar die Arme trainiert. Es gibt sehr viele Kurse, wo diese Sportart gelehrt wird. Am Anfang ist es noch etwas ungewohnt mit Stöcken durch den Wald zu gehen, doch das gibt sich schnell.
Natürlich ist auch Fahrradfahren oder Training auf dem Hometrainer eine ausgezeichnete Form der Bewegung für die Beine und Pomuskulatur. Wer keine Hemmungen vor dem Schwimmbad hat, dem ist regelmäßiges Schwimmen, Aquajogging oder andere Formen der Bewegung im Wasser sehr zu empfehlen. Hier sind Kompressionsstrümpfe überflüssig, da der Wasserdruck für eine natürliche Kompression sorgt. Wir wirksam die Kombination von Bewegung und Massage durch das Wasser ist, kennen viele Frauen aus eigener Erfahrung. Nach kurzem Aufenthalt im Wasser, wird soviel Ödem mobilisiert, dass sie aus dem Wasser müssen, um ein stilles Örtchen aufzusuchen.
Bewegung im Wasser
Bewegung im Wasser ist ein geradezu optimales Therapieverfahren. Erst einmal ist es auf natürliche Weise möglich, sich im Wasser leicht, nahezu schwerelos zu bewegen. Selbst Sportmuffel und Übergewichtige können zumindest einfache Bewegungen im kühlen Nass ausführen. Dabei kommt es nicht darauf an, in perfektem Stil Dutzende von Bahnen zu ziehen. Es ist völlig ausreichend, sich »irgendwie« vorwärtszubewegen. Allein das verschafft auf Dauer höhere Kraft, Ausdauer und Beweglichkeit. Der zweite Vorteil der Aquafitness ist noch wichtiger: Das Wasser übt einen kräftigen, aber gleichmäßigen Druck auf den Körper aus. Diese Kraft wirkt auf die eiweißreichen Ödeme des Bindegewebes ein. Flüssigkeit wird aus dem Bindegewebe in die Blutgefäße verschoben. Auch die gestauten Venen werden durch den Wasserdruck entlastet. Es kommt zur Zunahme des Blutvolumens im Bereich des Herzens, was von den Druckrezeptoren im rechten Vorhof registriert wird. Sie veranlassen daraufhin die Niere zu vermehrter Ausscheidung (sogenannter Gauer-Henry-Reflex). Es dauert nicht lange, und Harndrang stellt sich ein. Kurz: eine perfekte Lymphdrainage!
Zur Bewegung im Wasser müssen Sie nicht notwendigerweise ins Schwimmbad! Seien Sie kreativ!
Kältetraining
Gegen Lipödem und Zellulitis werden neben den erwähnten Verfahren auch zahllose anderen Behandlungsmethoden eingesetzt. Bei den „physikalischen Verfahren“ setzt man vor allem auf Wärme und Kälteanwendungen. Ziel ist es die Durchblutung anzuregen und somit den Abtransport von Lymphe und Fett zu fördern. Dies hat beim Lipödem einen rationalen Grund. Die Durchblutung ist hier eingeschränkt, was sich häufig durch auffallend kühle Haut über den geschwollenen Gebieten zeigt.
Allerdings handelt sich bei allen physikalischen Verfahren um unterstützende Methoden. Sie sollten in Kombination mit Kompression, Sport und Ernährungsumstellung eingesetzt werden.
Schwellungen nehmen bei Wärme zu und bei Kälte ab. Wir setzen Patienten mit Lipödem daher gerne extremer, trockener Kälte aus, um den Gefäßen einen maximalen Anreiz zu geben, sich zusammen zu ziehen. Es ist eine Gefäßtraining der besonderen Art. Gleichzeitig wirkt dieses Therapieverfahren effektiv gegen die Schmerzen in der Tiefe des Gewebes.
Die Kammer ist freundlich beleuchtet und durch eine große beheizte Scheibe (kein Beschlagen) mit dem Vorraum verbunden, in dem sich das Kontrollpersonal aufhält. Die Kältekammer ist extrem trocken, Luftfeuchtigkeit ist praktisch nicht mehr vorhanden. Dadurch wird die tiefe Temperatur in der Regel als angenehm empfunden.
Man betritt den Raum einzeln in Badekleidung/Unterbekleidung und mit Badeschuhen. Wenn ein Patient sehr zum Frieren neigt, können Handschuhe, Ohrenschützer und Mundschutz (bei uns erhältlich) sowie Strümpfe getragen werden. Die Aufenthaltsdauer beträgt ein bis vier Minuten. Während des Aufenthaltes sollte man sich in der Kammer langsam hin und her bewegen.
Ernährung
Für Patientinnen mit Lipödem, Cellulite oder Wassereinlagerungen ist eine Ernährungsumstellung empfehlenswert, die gleichzeitig den Magen- Darm-Trakt schont, das Gewicht effektiv reduziert und auch den gefürchteten Jo-Jo-Effekt vermeidet.
Eine solche Umstellung besteht aus einem Ernährungsaufbau, der in mehreren Stufen verläuft. Anfänglich wird der Magen-Darm-Trakt geschont und entlastet. Ähnlich wie bei der klassischen Schonkost mit Haferbrei oder Porridge, nimmt man hier vor allem Suppe oder Brei zu sich. Im Anschluss wird im Verlauf von mehreren Wochen die Ernährung aufgebaut. Diese Phase ist mit einem langsamen körperlichen Trainingsaufbau vergleichbar – gewissermaßen Jogging für den Darm. Allmählich kommt immer mehr frische und gröbere Kost hinzu, bis in der Endstufe eine sehr gesunde Ernährung erreicht ist. Diese entspricht einer Vollwert- oder auch Mittelmeerkost. Wesentlich ist, dass Zucker und Fleisch nur sehr maßvoll verzehrt werden, während Obst, Gemüse, Salat und Vollkornprodukte überwiegen. Wie der praktische Aufbau erfolgt, ist im letzten Buch ausführlich beschrieben.
Intensivtherapie
Viele Patientinnen bemühen sich über Jahre vergeblich, die Schmerzen und Schwellungen zu bekämpfen. Dabei ist die oben beschriebene Therapie „eigentlich“ einfach. Im Kern besteht diese hauptsächlich aus einer konsequenten Ernährungsumstellung und einer sehr intensiven Entstauung.
Bei der Entstauung besteht das Problem, dass die Schwellung beständig wieder zurückläuft. Der Erfolg einer manuellen Lymphdrainage (MLD) hält möglicherweise nur wenige Stunden an, dann stellen sich Schmerzen und Schwellungen wieder ein. So kann ein Lipödem nicht sinnvoll behandelt werden.
Die Standardmaßnahmen aus MLD und Kompressionsstrümpfen sind zwar „grundsätzlich“ richtig, doch in den meisten Fällen unzureichend. Es wird paradoxerweise sogar in der Summe zu viel (!) MLD eingesetzt, da die Behandlungen oft über Jahre erfolgen, aber eben in der falschen Dosierung!

Klotzen statt kleckern
Das Hauptproblem des ausgeprägten Lipödems besteht darin, dass die entstandene Schwellung den Lymphabfluss selbst behindert. Es ist ähnlich wie ein Stau auf der Autobahn. Diesen Stau aufzulösen, ist das eigentliche Ziel der Therapie.
Statt also über Monate oder Jahre einmal pro Woche zur Lymphdrainage zu gehen, was weitgehend sinnlos ist, muss für eine begrenzte Zeit (1-3 Wochen) intensiv täglich über mehrere Stunden behandelt werden. Im Rahmen dieser Therapie werden vielfältige Methoden eingesetzt (siehe wirksame Maßnahmen).
Vor allem sind das:
- MLD
- Apparative Kompression
- Kältekammer
- Vakuumverfahren
- Wickeln
- Endermologie
- Bewegung
- Ernährungsumstellung
Das ist zweifellos umfangreich und aufwändig. Doch letztlich sind das in der Summe weniger Anwendungen als sich sonst über Jahre addieren. Bei den Videos finden Sie zahlreihe Beispiele für die Intensivtherapie. Beachten Sie auch die Hinweise zu den Videos.
Selbsthilfe
Selbsthilfe zuhause

In vielen Fällen ist es möglich, ein Lipödem ohne umfangreiche Therapieverfahren ganz alleine zuhause zu bessern. Doch dazu sind drei Dinge nötig.
- Mindestens zwei Wochen Zeit
- Ausreichend Wille und Durchhaltevermögen
- Ein klares Programm
Das Programm finden Sie in einem Buch, das Ihnen nicht nur erläutert, was ein Lipödem ist, sondern auch, was Sie ohne fremde Hilfe selbst durchführen können.
Seien Sie kreativ!
Bewegung im Wasser muss nicht immer "Schwimmbad" bedeuten. Auch eine Regentonne oder ein Weinfaß kann gute Dienste leisten.
Selbst ein Kinderschwimmbad kann sehr kreativ eingesetzt werden. (Ich danke der Leserin für die Aufnahmen!)
Neu: App
Wir freuen uns sehr, dass nach sehr langer Vorbereitung unsere Lipödem-Selbsthilfe APP fertig zur Nutzung ist. Hier finden Sie viele Anregungen für Ihre Selbsthilfe zuhause. Vor allem die systematische Entstauung mittels Schröpftechniken wird detailliert erklärt und demonstriert. Sie finden auch Filme 1:1 zum mitmachen. D.h. Sie schauen sich die Filme an und machen einfach mit.
Aus formal-juristischen Gründen (Haftungsrecht) dürfen wir die Apps nur für Patienten freischalten, die bei uns in Behandlung sind oder bei denen wir eine Videosprechstunde durchgeführt haben. Eine Videosprechstunde wird von den privaten und gesetzlichen Krankenkassen in Deutschland voll übernommen. Sie können diese online buchen.
Videos
Erst einmal danken wir nochmals allen Betroffenen, dass sie den Mut hatten, über ihre Beschwerden öffentlich zu sprechen. Wir bitten Sie, respektvoll mit dieser Offenheit umzugehen.
Wichtig ist: Dies sind individuelle Beispiele von einer Patientin. Diese Filme stellen keine generelle Aussage über den Erfolg einer Methode im Allgemeinen dar. Sie sind vor allem kein „Versprechen“ oder „Garantie“, dass ein bestimmtes Verfahren in jedem einzelnen Fall wirksam ist.
Kleiner Videolehrgang
Nach ein bis drei Wochen Intensivtherapie
Nach einigen Monaten
Operation?
Die Erfahrungen, die uns Patienten mit Operationen berichten, sind zu einem größeren Teil problematisch. Allerdings kann es durchaus sein (es ist sogar wahrscheinlich), dass alle hochzufriedenen Betroffenen nicht zu uns kommen. Daher sollten Sie dies bedenken, wenn Sie die folgenden Videos sehen.
Eiweißreiche Ernährung?
Lipödem und Fibromyalgie/Schmerzen
Ein Lipödem ist in aller Regel mit Schmerzen verbunden. Doch manchmal sind diese so im Vordergrund, dass es Überschneidungen z.B. zum Fibromyalgiesyndrom oder anderen Schmerzerkrankungen gibt.
Hier ist es dann für die Behandlung von entscheidender Bedeutung, ob die Schmerzen vor allem durch das Ödem oder von anderen Quellen stammt. Ist das Ödem entscheidend, werden sich schnelle Fortschritte ergeben, sobald dieses nachlässt.