Keine Luft und kein Befund
Funktionelle Atemstörungen
„Nicht alles was pfeift ist Asthma“, so lautet ein geflügeltes Wort in der Medizin.
Rund 10% der Bevölkerung – so eine Schätzung leidet unter Störungen der Atmung für die sich keine körperliche Ursache finden lässt. Sie wird als funktionelle Atemstörung oder auch dysfunktionale Atmung bezeichnet.
Diese Beschwerden sind vielgestaltig und noch gibt es keinen „Goldstandard“ für die Diagnose. Möglichweise ist das Gefühl von Lufthunger, Kurzatmigkeit und auch die Schwierigkeit die Luft anzuhalten am ehesten ein gemeinsamer Nenner.
Funktionelle Atemstörungen wurden früher häufig mit der Hyperventilation gleichgesetzt. Doch das ist nur eine, wenn auch die häufigste Form. Tatsächlich gehören jedoch viel mehr Beschwerdebilder dazu. Noch gibt es keine allgemein anerkannte Einteilung der funktionellen Atemstörungen. Sie finden hier jedoch einen Überblick über die häufigsten Formen.
Bei den meisten funktionellen Störungen durchleben die Betroffenen lange, frustrierende Wege bis zur richtigen Diagnose. Die häufigste Fehldiagnose lautet Asthma. Zwar leiden Asthmatiker gehäuft auch unter zusätzlichen funktionellen Atemstörungen. Doch im Gegensatz zum echten Asthma bronchiale hilft gegen diese Symptome kein Asthma-Spray.
Bei funktionellen Atemstörungen sind andere Therapieverfahren nötig und wir sind sehr erleichtert, dass wir in den letzten Jahren ein Therapiekonzept entwickeln konnten.
Überblick und Einführung
Haben Sie sich schon einmal richtig Gedanken über Ihre Atmung gemacht?
Die Atmung spielt im Leben eine unvergleichliche Rolle. Ohne Essen können wir Wochen überleben, ohne Trinken geht das Tage lang, aber ohne die Atmung bleibt uns – ganz wörtlich – nach 3-4 Minuten die Luft weg.
Bei der Atmung nehmen wir Sauerstoff auf und geben Kohlendioxid ab. Wir sprechen von einer „Verbrennung“, und tatsächlich macht jeder Ofen nichts anderes: Er verbrennt einen Brennstoff mit Hilfe von Sauerstoff und gibt dafür Kohlendioxid und Wasser ab. Was dem Ofen Holz, Kohle oder Öl ist, das sind für uns Kohlenhydrate, Eiweiß und Fett.
Die Regulation dieses Prozesses ist in unserem Körper fein geregelt. Die Sauerstoffkonzentration des Blutes liegt bei Gesunden unter normalen Umständen (keine Lungenerkrankung, keine extremen Höhen) bei fast 100% des maximal möglichen Wertes. Der Kohlendioxidgehalt liegt bei ca. 40 mmHg (= mm Quecksilbersäule).
Wie ist Ihre Atemfrequenz?
Wenn Sie gerade diese Zeilen lesen, werden Sie wahrscheinlich ruhig an Ihrem Computer sitzen. Sie brauchen Energie; dementsprechend benötigen Sie auch wenig Sauerstoff und geben wenig Kohlendioxid ab. Kurz: Ihre Atmung ist ruhig und wahrscheinlich auch regelmäßig.
In solch einem Fall wird Ihre Atemfrequenz etwa zwischen 12 und 15 Zügen pro Minute betragen. Bei Kindern und Jugendlichen ist sie deutlich schneller. Je nach Alter liegt hier die Ruhefrequenz bei 20-30 Atemzügen.
Doch diese Normwerte können täuschen. Manche Menschen können ihre Ruheatmung auf wenige Atemzüge absenken. 3-4 Züge pro Minute oder weniger sind bei tiefer Entspannung möglich.
Anders ist es, wenn Sie Sport treiben oder Treppen hinauflaufen. Nun atmen Sie rasch, um viel Sauerstoff über das Blut zu den Muskeln zu transportieren. Die „Abgase“, das Kohlendioxid, werden sie im gleichen Atemzug wieder los – ziemlich praktisch!
Vollautomatisch und unbewusst
Die Atemregulation ist hochgradig automatisiert; wir brauchen uns darüber keine Gedanken zu machen. Schon wenn wir uns auf eine Aktion vorbereiten, atmen wir ein wenig schneller und stellen uns damit unbewusst auf den erhöhten Bedarf an Sauerstoff ein.
Besonders gut kann man dies bei Sportlern, z.B. Gewichthebern, beobachten, die vor dem entscheidenden Versuch einige Male tief durchatmen und dann „zur Tat schreiten“. Ähnlich verhalten sich Sprinter in den Startlöchern, usw.
Aus medizinischer Sicht ist das sinnvoll, da die Sportler sich so auf den erhöhten Bedarf an Sauerstoff vorbereitet und schon prophylaktisch ein wenig Kohlendioxid abgeatmet haben. Es ist ein bewährter Reflex, der völlig automatisch abläuft.
Die Folge: Unsere Atmung nehmen wir nicht wahr. Selbst sehr auffällige Atmung (dauernde Mundatmung, zu schnelle Atmung) bleibt den Betroffenen meist verborgen.
Keine Luft und kein Befund
Therapie
Fallbeispiel Atmung und Erschöpfung
Beitrag SWR
Die normale Atmung
Über die normale Atmung
Die Atemregulation ist hochgradig automatisiert, wir brauchen uns darüber keine Gedanken zu machen. Schon wenn wir uns auf eine Aktion vorbereiten, atmen wir ein wenig schneller und stellen uns damit unbewusst auf den erhöhten Bedarf an Sauerstoff ein.
Besonders gut kann man dies bei Sportlern, z.B. Gewichthebern, beobachten, die vor dem entscheidenden Versuch einige Male tief durchatmen und dann „zur Tat schreiten“. Ähnlich verhalten sich Sprinter in den Startlöchern, usw.
Aus medizinischer Sicht ist das sinnvoll, da die Sportler sich so auf den erhöhten Bedarf an Sauerstoff vorbereitet und schon prophylaktisch ein wenig Kohlendioxid abgeatmet haben. Es ist ein bewährter Reflex, der völlig automatisch abläuft.
Kohlendioxid
Die meisten Menschen vermuten, der Sauerstoffgehalt des Blutes müsste entscheidend für den Atemantrieb sein. Doch das ist nicht der Fall. Im Regelfall entscheidet die Produktion von Kohlendioxid, ob wir viel oder wenig atmen.
Eine weiterer wichtiger Faktor ist der Säuregehalt des Blutes (pH-Wert). Je saurer das Blut ist (niedriger pH-Wert) desto schneller wird die Atmung. Durch schnelles Atmen wird mehr CO2 abgegeben, was zu einem Absinken des Kohlensäurespiegels im Blut führt. Weniger Kohlensäure bedeutet: der pH-Wert geht auf die Norm zurück (pH 7,38-7,42).
Die entsprechenden Rezeptoren für die Blutgase sitzen in der Halsschlagader (in der Nähe der Teilungsstelle der Arteria Carotis) und in der Aorta am sog. Aortenbogen. Außerdem gibt es Sensoren im Hirnstamm. Gleich in dessen Nähe (Medulla oblongata und Pons) befindet sich auch das Atemzentrum, das die Atemtätigkeit steuert.
Reflektorische Regelung
Doch genau dieser Reflex kann auch Probleme bereiten. Er läuft nämlich auch bei seelischer Anspannung ab, bei der wir uns hinterher nicht besonders bewegen.
Wer sich über etwas aufregt, ärgert oder sich ängstigt, hat hinterher oft keine Gelegenheit, zu laufen oder seinen Gegner körperlich zu attackieren. Es wäre auch in vielen Arbeitssituationen recht merkwürdig, wenn man nach einem unangenehmen Telefongespräch in die Luft boxt oder im Büro hin und her läuft.
Der uralte Atemreflex setzt jedoch genau so ein, als ob wir vor einem Tiger davonlaufen oder einen Gegner attackieren müssten. Kurz: wir atmen zu schnell, was uns in der Regel nicht bewusst ist, da diese rasche Atmung durchaus adäquat zur inneren Spannung ist.
Wichtiges Abgas
Nun kommt es zu einem Ungleichgewicht der Atemgase. Dabei ändert sich die Sauerstoffkonzentration nur unwesentlich, da sie sowieso im Bereich des theoretischen Maximums ist.
Anders die Konzentration des Kohlendioxids. Sie fällt ab und erreicht 35 mm Hg und weniger, also deutlich niedriger als normal. Man mag einwenden, es sei doch nur gut, das unerwünschte Gas loszuwerden. Doch so einfach ist das nicht.
Unser Körper braucht eine Basiskonzentration dieses Gases, sonst verändert sich das Säure-Basen-Gleichgewicht (pH) des Körpers. Mit zu wenig Kohlendioxid wird das Blut zu alkalisch (= basisch, das Gegenteil von sauer). Das hat vielfältige Auswirkungen auf andere Körperfunktionen.
Vor allem vermindert sich die Menge des frei verfügbaren Kalziums im Blut. Seine Konzentration kann sich so um bis zu 50% vermindern. Da Kalzium für Nerven- und Muskeltätigkeit wesentlich ist, zeigen sich hier die stärksten Veränderungen. Im Wesentlichen kommt es zu einer allgemeinen Übererregbarkeit der Nerven und einer Verkrampfung der Muskulatur.
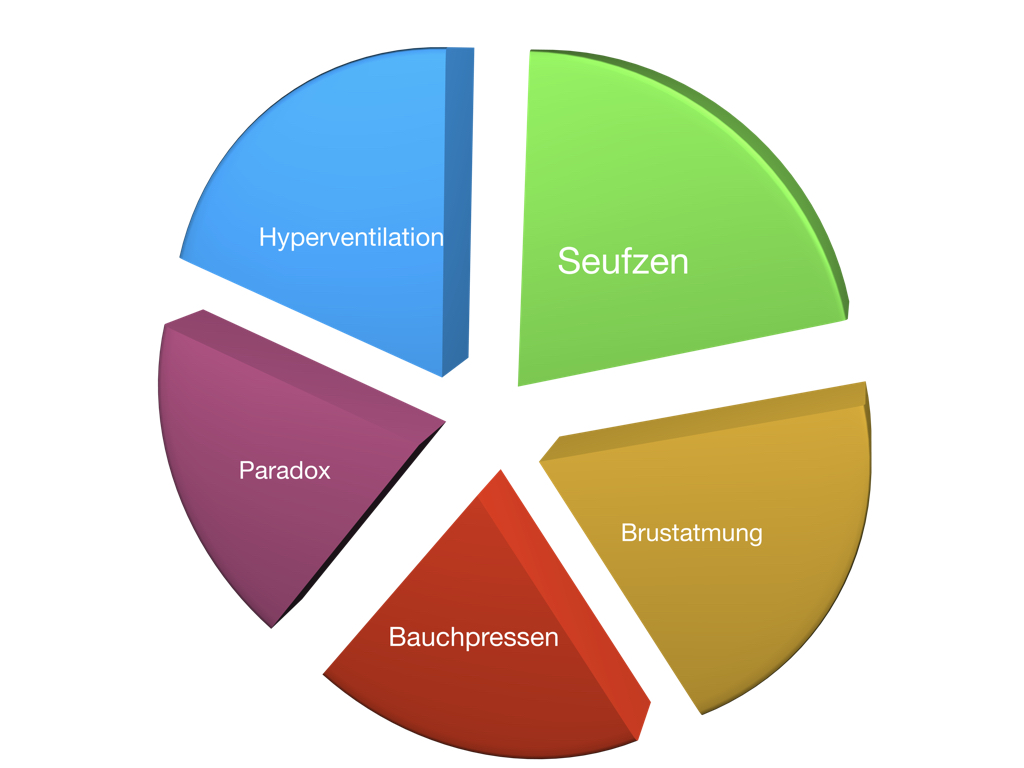
Einteilung der funktionellen Atemstörungen
In der Vergangenheit wurde davon ausgegangen, dass die Hyperventilation und Atemstörung gleichbedeutend ist. Tatsächlich sind die akute und chronische Hyperventilation die häufigsten Formen der sog. „dysfunktionellen Atmung“ auch wenn exakte Zahlen fehlen.
Typische Leitsymptome sind Atemnot, Lufthunger und Kurzatmigkeit ohne organische Ursache.
Es gibt verschiedene Einteilungsversuche. Boulding et. al. schlagen 5 Typen vor, die hier kurz dargestellt werden. Tatsächlich überlagern sich die Phänomene. Vor allem die chronische Hyperventilation findet sich häufig auch bei den anderen Formen der Atemstörung.
Doch gibt es derzeit noch keinen "Goldstandard" bezüglich der Einteilung. Auch andere Unterscheidungen können sinnvoll sein.Tatsächlich sehen wir mehr oder minder ausgeprägte Veränderungen der Atmung bei vielen, wenn nicht den meisten funktionellen Störungen.
Typische Begleitsymptome
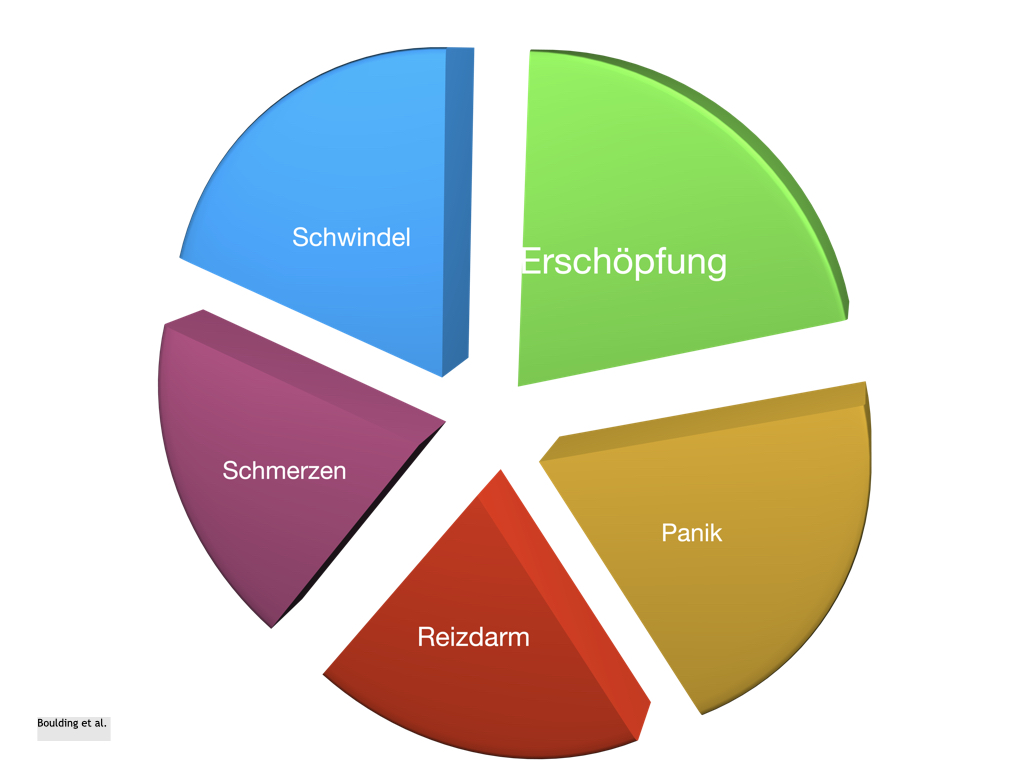
Weitere häufige Beschwerden
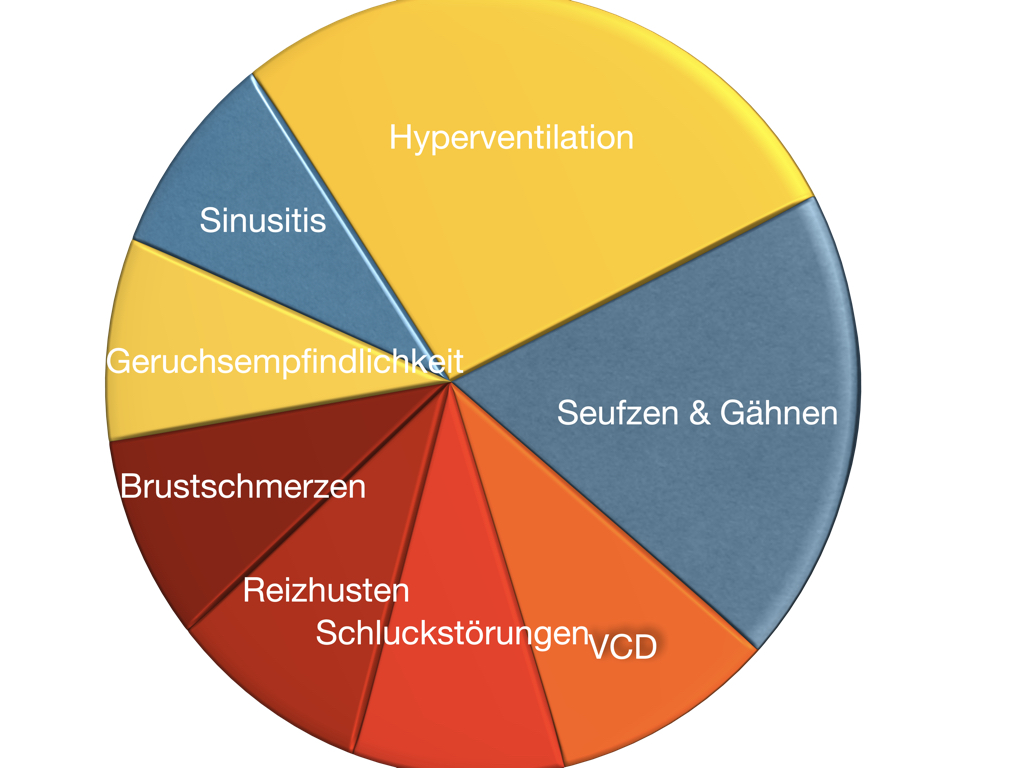
Akute und chronische Hyperventilation
Die Symptome unterscheiden sich erheblich und dennoch gibt es eine gemeinsame Ursache: Veränderungen der Atmung.Während das akute Hyperventilationssyndrom ein hochakutes Beschwerdebild (Luftnot, Angst, Herzrasen, Schwindel, Panik) darstellt, wird das chronische Hyperventilationssyndrom oft übersehen. Es zeigt sich meist nur indirekt und oft erst nach jahrelangen Beschwerden. Doch sind die Konsequenzen für die Lebensqualität manchmal noch deutlich gravierender und führen häufig zu schweren Beeinträchtigungen bis hin zur Berentung.
Gehäuftes Gähnen und Seufzen
Gehäuftes Seufzen und (oft begleitend) Gähnen ist ein schwer zu beschreibendes Phänomen. Es kann neben dem normalen gelegentlichen Seufzen bis zu unentwegt auftreten (jede Minute) und ein äußerst quälender Zustand sein. Die Betroffenen leiden unter beständiger Atembeklemmung und haben das Gefühl nicht richtig durchatmen zu können.
Diese Beschwerden sind uns sehr wichtig geworden. Sie werden ausführlich hier dargestellt.
Video Gähnen und Seufzen
Verstärkte Brustatmung
Verstärkte Brustatmung findet sich bei körperlichen Erkrankungen wie Herzerkrankungen, COPD, Zwerchfellhochstand und auch bei sehr übergewichtigen Menschen. Allerdings kann es auch als rein funktionelles (Stress-) Symptom auftreten.
Verstärkte Bauchatmung
Wenig bekannt ist das Phänomen der verstärkten Bauchpresse. Die Luft wird mit Kraft aktiv herausgetrieben. Bei der normalen Atmung ist das Ausatmen ein passiver Prozess. Nur die Einatmung wird aktiv vorgenommen. Diese verstärkte Bauchpresse kann bei Lungenerkrankungen vorkommen ist jedoch auch als funktionelle Störung beschrieben. Wir haben Patienten gesehen, die auf diese Weise ohne Sport veritable Sixpacks entwickelt haben.
Paradoxe Atmung
Fehlende Synchronisierung der Atmung ist ein weiteres Störungsbild. Normalerweise weitete sich der Bauch bei Einatmung und wird bei der Ausatmung flacher. Dies kann jedoch auch genau umgekehrt sein und wird dann als „paradoxe Atmung“ bezeichnet. Neben dieser Extremform gibt es weitere Formen von fehlender Synchronisierung der Atmung.
Entwicklung von Atemstörungen
Ein Atemstörung entwickelt sich nicht aus dem Nichts heraus. Sehr häufig finden wir (mehrfache) Irritationen der Atmung bis hin zu wahren "Atemtraumata!.
Beinahe Ersticken
Massive Atemnot - wie beim beinahe Ersticken - kann eine chronische Atemstörung bedingen.
Häufigkeit
Keineswegs selten
Die Hyperventilation ist kein seltenes Symptom. Es gibt Schätzungen, die von 6-10% aller Patienten in einer internistischen Praxis ausgehen. In einer englischen Landarztstudie fanden sich 10% aller Patienten, die einen auffälligen Befund im Nijmegen-Fragebogen zur Hyperventilation aufwiesen. (Sie erhalten in unserer online Version sofort ein Ergebnis, ob bei Ihnen der Verdacht auf eine Atemstörung vorliegt.)
Üblicherweise denkt man als Arzt, es seien vor allem Frauen von der Symptomatik betroffen. Doch überraschenderweise neigen beide Geschlechter mehr oder minder gleich zur beschleunigten Atmung. Es könnte jedoch sein, dass vermehrt Frauen den Weg in die Notaufnahme finden.
Sehr viel häufiger nahe liegender Weise Patienten mit Asthma bronchiale betroffen. Hier zeigt jeder Vierte Zeichen einer Hyperventilation.
Im Verlauf des Lebens nimmt die Häufigkeit der Hyperventilation ab. Im Rentenalter wird es sehr viel seltener.
Panikattacken
Die Häufigkeit für Panikattacken wird mit 3-4 % in der Bevölkerung angegeben. Die größte Häufigkeit besteht in der Altersgruppe der 20-30-Jährigen. Frauen sind etwa doppelt so oft wie Männer betroffen.
Fasst man alle Angsterkrankungen zusammen, dann leiden im Laufe des Lebens etwa 15% aller Menschen einmal darunter. Zu einem bestimmten Zeitpunkt sind das immerhin noch 7%, die von einer der verschiedenen Formen der Angststörung betroffen sind (Panikattacken, Agoraphobie, spezifische Phobien, generalisierte Angststörung).
Diagnostik
Diagnostik
In aller Regel erklärt sich eine akute Hyperventilation aus der typischen Symptomatik ohne weitere technische Untersuchung. Bei der körperlichen Untersuchung durch den Arzt fallen die lebhaften Reflexe (s.o.), die bis zu Krämpfen gehen können, und das Zittern (Tremor) besonders ins Auge.
Besteht die Möglichkeit einer Blutgasuntersuchung, so findet sich hier eine Absenkung des Kohlendioxidspiegels und eine Alkalose des Blutes (Blut wird basisch). Diese Untersuchung findet z.B. manchmal beim Lungenfacharzt statt. Dazu muss ein wenig Kapillarblut (z.B. Ohrläppchen) entnommen werden.
Gesteigerte Reflexe
Häufig finden sich bei einer funktionellen Atemstörungen sehr lebhafte oder gar gesteigerte Reflexe
Blutgase und Atemgase
Bei der Atemgasanalyse wird der Luftstrom auf CO2 untersucht. Die Methode ist etwas störungsanfälliger, hat aber den Vorteil, ohne Blutabnahme und beliebig lange durchgeführt werden zu können.
Bei der Blutgasanaylse muss ein Tropfen Blut aus dem Ohrläppchen oder Finger abgenommen werden. Diese Werte sind genauer, doch die Untersuchung ist aufwändiger.
Hyperventilationstest
Oft steht während eines Anfalles kein Arzt zur Verfügung. Die betroffenen Menschen überwinden den Anfall alleine und suchen erst später einen Arzt auf.
In solchen Fällen kann nachträglich ein Hyperventilatonstest durchgeführt werden. Unter der geschützten Umgebung einer Praxis oder Klinik atmet der Patient bis zu 3 Minuten l ang ca. 60 Atemzüge pro Minute. In dieser Zeit sollte die Mehrzahl der Symptome auftreten: Kribbeln, Verkrampfung, Schwindel, Sehstörungen, Beklemmungsgefühle, Kloßgefühl im Hals, Herzklopfen und Angst.
Der Versuch ist eher seelisch als körperlich belastend, sollte jedoch nicht bei Asthma bronchiale, schweren Herzerkrankungen oder Gefäßerkrankungen durchgeführt werden. Fragen Sie bitte zuvor Ihren Arzt.
Nebenwirkungen: Kopfschmerzen, Schwindel, Benommenheit, Kribbeln – eben die typische Hyperventilationssymptomatik.
Hyperventilationstest
Nach dem Test
Im Anschluss an den Test können Sie auch rückatmen - in die Hände oder in eine Tüte. Innerhalb sehr kurzer Zeit verfliegt die Symptomatik, was einen zweiten Beweis für eine Hyperventilation darstellt.
Kleine Besonderheiten: Nicht alle Veränderungen ergeben sich aus der Veränderung von Kohlendioxid und dem Säure-Basen-Gleichgewicht. Das Herzklopfen, Zittern und die Angst sind auch durch den erhöhten Ausstoß von Stresshormonen und die seelische Anspannung bedingt.
Besonders die Stresshormone benötigen eine Zeitlang, um wieder abgebaut zu werden. So kann es sein, dass nicht die ganze Symptomatik mit der Rückatmung verschwindet, sondern erst im Verlauf von 30 Minuten bis zu 1½ Stunden, nämlich dann, wenn auch die Stresshormone (Adrenalin, Noradrenalin und Kortison) wieder auf das Ausgangsniveau zurückgegangen sind.
Online Test
Ist bei Ihnen eine Atemstörung wahrscheinlich?
In der Wissenschaft wird der Nijmegen-Test am häufigsten zur Diagnostik von Atemstörungen, insbesondere Hyperventilation, eingesetzt. Sie finden hier die Möglichhkeit diesen anonym online auszufüllen. Es wird keine Email oder IP registriert. Das Ergebnis erhalten Sie sofort am Ende des Tests.
Chronische Hyperventilation
Chronische Hyperventilation
Die chronische Hyperventilation ist ein so umfassendes Thema, dass dieser Atemstörung ein eigener Bereich eingerichtet wurde.
Kleine Schwankungen mit großen Folgen: Atemratenvariabilität
Ständiges Seufzen oder Gähnen
Warum seufzen wir? Natürlich weil wir es im Leben nicht leicht haben! Aber dann macht ein Seufzer der Erleichterung wenig Sinn!
Wir Seufzen aus ganz unterschiedlichen seelischen Veranlassungen heraus: Traurigkeit, Frustration, Lagenweile, Stress oder Überraschung. Wir geben mit einem Seufzer auf und wir äußern unsere Erleichterung durch so einen tiefen Atemzug.
Ausserdem: das Seufzen gibt es bei allen Säugetieren. Je kleiner desto häufiger! Ratten zeigen z.B. ihre Erleichterung über einen ausbleibenden Stromschlag durch einen Seufzer an.
Kurz: Seufzen ist ein sehr alter Reflex, der tief mit unserer Biologie verbunden ist. Dahe wird die Bedeutung des Seufzens auch völlig unabhängig von der Sprache oder Kultur weltweit verstanden.
Atemnot für Fortgeschrittene
Über die Bedeutung des Totraums und des Verhältnis von Belüftung und Durchblutung
Chronische Mundatmung
Chronische Mundatmung
Auch wenn es auf den ersten Blick natürlich keine schwerwiegende Störung kann die andauernde Mundatmung überraschend viele ungünstigen Folgen haben.
Atemnot bei schwülwarmer Luft
Erschöpfungssyndrome
Erschöpfung und Atmung
Erschöpfung ist zunächst einmal ein völlig normales Gefühl. Wenn Sie viel gearbeitet haben oder nur wenig Nachtruhe finden konnten, dann brauchen Sie sich nicht zu wundern, wenn Sie sich irgendwann müde fühlen. Doch das ist hier nicht gemeint: Es ist keine ruhige, zufriedene Müdigkeit, sondern eine unruhige, getriebene Erschöpfung, eine spannungsreiche Leere.
Ein weiterer Unterschied: Wenn Sie eine Weile einfach zu viel gemacht haben, dann hilft Ihnen eine wohltuende Nachtruhe, ein entspanntes Wochenende oder zur Not einige ruhige Urlaubstage oder -wochen.
Doch für die Patienten ist das anders. Weder der Nachtschlaf, noch die Krankschreibung, noch die Ruhe tagsüber macht es irgendwie besser. Sie haben ein fast unbezwingbares Bedürfnis nach Ruhe und Erholung – doch dieses Bedürfnis lässt sich nicht befriedigen. Es scheint wie ein böser Fluch zu sein: je mehr sie sich ausruhen, desto erschöpfter fühlen sie sich. Wir haben Patienten, die können nach Monaten oder Jahren der Ruhe praktisch nur noch liegen. Selbst das Sitzen überfordert sie nach kurzer Zeit, von Stehen oder sonstiger Bewegung ganz zu schweigen.
Was ist das für eine Beschwerdebild? Was ist zu tun?
Geruchsempfindlichkeit
Atmung und Geruch
Schlechte Gerüche stören fast alle Menschen. Allerdings kann es sein, dass die Empfindlichkeit auf Gerüche und Duftstoffe so gesteigert ist, dass daraus ein echtes Leiden entsteht. Dies wird mit unterschiedlichen Begriffen belegt: Hyperosmie, Osmophobie (Geruchsangst), MCS (multiple chemische Sensibilität, idiopathische Umwelt-Unverträglichkeit, chemische Mehrfachempfindlichkeit, multiple-chemical-sensitivity-syndrome und anderen.
Atemstörungen sind bei Patienten mit erhöhter Geruchsempfindlichkeit sehr verbreitet.
Kehlkopfkrampf - Vocal Cord Dysfunction - VCD
Kloßgefühle und Räusperzwang
Kloßgefühle und Räusperzwang
Die Patienten berichten, sie würden beständig unter dem schwer zu beschreibenden Gefühl leiden, es sei etwas Störendes, Beengendes im Hals und das müsse irgendwie heraus. Dauernd hätten sie das Bedürfnis zu schlucken oder sich zu räuspern. Bei einigen wird auch ein Hustenreiz oder Atemnot ausgelöst.
Muskelfaszikulieren (Muskelzucken)
Die Beschwerden können überaus bedrohlich erscheinen: Plötzlich zucken die Muskeln an verschiedensten Stellen des Körpers. Dabei bewegt sich nichts und es tut nicht weh. Nur unter der Haut scheinen Teile der Muskeln ein Eigenleben zu entwickelt. Was sind das für merkwürdige Beschwerden? Sind sie tatsächlich bedrohlich?
Nächtliche Atemstörungen
Nächtliche Atemstörungen
Beim Einschlafen, mitten in der Nacht, beim Aufwachen oder auch beim Mittagsschlaf kann es passieren: Jemand schreckt mit Herzklopfen, Atemnot oder sogar Panikgefühlen auf.
Woran liegt das?
Panikattacken
Panikattacken und Panikstörungen werden als Unterform der Angststörungen bezeichnet. Sie kommen urplötzlich „aus heiterem Himmel“ und gehen mit Todesangst einher.
Die meisten Betroffenen erleben vor allem eine intensive körperliche Bedrohung und sind häufig überrascht , wenn kein körperlicher Befund erhoben wird. Viele sind skeptisch, wenn von einer rein psychischen Störung ausgegangen wird.
Tatsächlich gibt es neue Erkenntnisse über die organischen Hintergründe der Panik, die zu innovativen, wirksamen Therapien führen.
Physiologische Folgen
Folgenreiche Fehlatmung
Dauerhaft veränderte Atmung hat eine Reihe von physiologieschen also körperlichen Folgen. Sie werden hier im Detail dargestellt. Diese Videos sind schon ein wenig anspruchsvoll, doch können Sie möglicherweise sehr viel verstehen.
- Durchblutungsstörungen
- Unterzucker
- Effekte auf die Aufnahme und Abgabe von Kohlendioxid und Sauerstoff
- Elektrolytveränderungen
In einem letzten Video werden die physiologischen und psychologischen Veränderungen abgegrenzt.
Einführung
Atmung und Blutgefäße
Atmung und Blutzucker
Bohr- und Haldane Effekt
Atmung und Elektrolyte
Körper und Seele
Posturale Tachycardie und Hyperventilation
Bei der posturalen Tachykardie fühlen sich die Betroffenen im Liegen am allerwohlsten. Doch wehe, wenn Sie aufstehen. Dann springt der Puls plötzlich um 30 oder mehr Schläge pro Minute nach oben.
Doch das ist nicht alles: Es kommt zu einem Leeregefühl im Kopf, Übelkeit, Schwäche, Zittern, Ängsten und manchmal Panikgefühlen. Nach einer Weile stellt sich vor allem eine kaum zu beherrschende Erschöpfung ein.
Einige liegen fast den gesamten Tag und sind kaum noch fähig einem normalen Alltag zu führen.
Es geht um Hintergründe, Ursachen und Therapiemöglichkeiten - auch mit unserer innovativen App.
Reizhusten
Schluckangst (Phagophobie)
Die Angst vor dem Schlucken
Unter Phagophobie (Phagophobia) oder Schluckangst (swallowing anxiety ) wird die Angst vor dem Verschlucken verstanden. Diese geht in der Regel mit der Angst vor dem Ersticken (choking phobia) einher. Sie sollte nicht mit einem Globus hystericus oder Anorexia nervosa verwechselt werden. Neben der Angst sich an Nahrung zu verschlucken, kann auch die Angst vor dem Verschlucken des Speichels bestehen.
Phagophobie wird zu den spezifischen Phobien (ICD: F40.2) gerechnet und von der Agoraphobie, den Panikstörung und den generalisierten Angststörungen abgegrenzt. Auch im DSM-5 wird die Störung erwähnt.
Therapie der Atemstörungen
Bei der Therapie ist es sinnvoll, zwischen den Akutmaßnahmen und der längerfristigen Therapie zu unterscheiden.
Ein einzelner Hyperventilationsanfall/Panikattacke ist in der Regel schnell in den Griff zu bekommen, sofern die Symptomatik richtig erkannt wird. Mit der richtigen Technik ist es meist möglich, die bedrohliche Symptomatik abzufangen. Dies alleine ist für die Betroffenen bereits eine große Hilfe.
Allerdings bleibt nach einem solchen Erlebnis häufig eine tiefe Verunsicherung zurück. Diese führt dann meist zu weiteren Symptomen, die nicht so einfach zu behandeln sind. Es handelt sich dabei etwa um einen hartnäckigen Schwindel, Benommenheit, Schreckhaftigkeit, Ängstlichkeit, Druck auf der Brust, Schluckbeschwerden oder weitere funktionelle Störungen.
In diesen Fällen sind weitere Maßnahmen nötig. In der Regel führen wir dann eine multimodale Therapie durch.
Akute Hyperventilation
Therapie der akuten Hyperventilation
Während einer Panikattacke mit Hyperventilation wird durch ein äußeres Ereignis ein Teufelskreis ausgelöst. Meist geschieht dies in einer Anspannungssituation; manchmal sind es jedoch banale Situationen wie schnelles Aufrichten oder körperliche Belastungen.
Durch beschleunigte Atmung kommt es zur Verminderung des Kohlendioxidgehaltes im Blut, einer pH-Verschiebung und dem daraus folgenden relativen Kalzium-Mangel des Blutes.
In der Vergangenheit wurde daher versucht den pH-Wert des Blutes mit einer Puffer-Infusion zu neutralisieren. Außerdem gab man Kalzium als Injektion. Beide Methoden sind heute verlassen. Auch die Injektion eines Beruhigungsmittels vom Diazepam-Typ (z.B. „Valium®“) wird heute als veraltet betrachtet.
Die Therapie der Wahl im akuten Anfall ist die Beruhigung und die Rückatemtechnik.
Chronische Atemstörungen
Der akute Hyperventilationsanfall benötigt meist nur die einfache Rückatmung. Langfristig liegt die Problematik häufig darin, die Angst vor weiteren Anfällen zu nehmen und mögliche auslösende Beschwerden und Erkrankungen zu behandeln.
Häufig besteht nach einem oder mehreren Hyperventilationsanfällen oder Panikattacken eine ständige Angst vor weiteren solchen als lebensbedrohlich erlebten Zuständen. Ausgerechnet diese Angst führt – unbewusst – zu einer beschleunigten Atmung. Weitere Symptome wie Schwindel, Benommenheit, innere Unruhe und vegetative Symptome kommen häufig hinzu und verstärken die Beschwerden.
Der Körper stellt sich auf diese permanente Anspannung ein. Vermutlich führt dies zu einer dauerhaften Verstellung des Soll-Wertes für CO2 im Stammhirn. Das bedeutet: Die Betroffenen haben den Eindruck, sie atmen völlig normal, doch tatsächlich ist dies immer ein wenig zu schnell.
Überblick
Bei der Therapie geht es um
- Veränderung der Atemtechnik
- Anhebung des CO2-Spiegels
- Verminderung von Angst und Anspannung
- Unterbrechung der Meidungs- und Rückzugsspirale
- Behandlung spezifischer Symptome (Schwindel, Schmerzen, vegetative Beschwerden)
- Individuelle psychotherapeutische Behandlung
Atemtherapie
Ein wesentliches Ziel ist die Anhebung des Sollwertes für den CO2-Gehalt des Blutes. Dazu gibt es verschiedene Techniken, die jedoch eines gemeinsam haben: Ein erhöhter CO2-Spiegel wird mit Entspannung und Freiheit von Angst gekoppelt.
Eine ruhige, entspannte Atmung ist einer der Königswege zu innerer Ausgeglichenheit. Wir setzen daher eine Reihe von Atemtherapieverfahren ein, die dann zu Hause weiter geführt werden können.
Eine Besonderheit ist eine Atemtherapie, bei der der Kohlendioxidspiegel direkt gemessen wird. Mit dieser Biofeedback-Methode zeigt ein Gerät unmittelbar den Lernerfolg an.
Weitere Biofeedback-Methoden verbinden die Atmung mit Tönen. Ein Gerät misst, wie schnell der Atem ist, und setzt dies in Musik um. Je ruhiger der Atem, desto angenehmer die Musik. Im Verlauf von wenigen Minuten beruhigt sich so die beschleunigte Atmung.
Oft kommen die Betroffenen am Ende mühelos mit wenigen Atemzügen pro Minute aus.
Zutrauen und Zuversicht
Die dauerhaft beschleunigte Atmung führt sehr häufig zu einem Zustand der inneren Erregung und tiefer Unsicherheit. In einem weiteren Schritt der Therapie wird deshalb versucht, wieder Sicherheit und Wohlbefinden zu vermitteln.
Dazu dienen Gespräche, in denen ein Verständnis für die Symptomatik und deren Entstehung gewonnen wird. Doch darüber hinaus geht es um die sinnliche Erfahrung, dass der Körper sich wieder gut und vital anfühlt. Massagen, Physiotherapie, Bewegung vermitteln Zutrauen und Zuversicht.
Dieser Teil der Therapie spielt aus unserer Sicht eine große Rolle, um schnelle Erfolge zu erzielen.
Wer über längere Zeit durch unerklärliche Beschwerden verunsichert war, zieht sich häufig stark zurück. Viele Betroffene trauen sich nicht mehr an die Orte, an denen sie eine Panikattacke oder eine Hyperventilation erlebt haben. Manche fühlen sich dann ausschließlich zu Hause sicher und gehen nur noch in Begleitung aus dem Haus.
Doch das, was kurzfristig die Angst mindert, macht sie langfristig schlimmer. Daher ist die Rückgewinnung der verlorenen Selbstsicherheit und autonomen Aktivität ein weiterer wichtiger Schritt in der Therapie.
Multimodale Therapie
Hyperventilation und Panikattacken treten selten als isolierte Symptome auf. Meist sind sie mit anderen vegetativen und funktionellen Beschwerden gekoppelt. Sehr häufig ist eine hartnäckige Schwindelsymptomatik. Auch Reizmagen, Reizdarmbeschwerden, Schlafstörungen, Kälteempfindlichkeit und Blutzuckerschwankungen sind oft mit der Symptomatik verbunden.
Für die Betroffenen ist die Vielzahl der Symptome oft verwirrend und beunruhigend. Tatsächlich verbirgt sich dahinter eine gemeinsame Ursache, wie an anderer Stelle dargestellt.
Wir behandeln daher in der Regel nicht nur die Atmung, sondern umfassend mit einer multimodalen Therapie, um Körper, Geist und Seele gleichzeitig anzusprechen.
Kapnometer assistiertes Atemtraining
Bei funktionellen Atemstörungen ist der Kohlendioxid des Blutes in der Regel zu tief. Dies gilt vor allem bei Stress und innerer Anspannung. Das Problem: Den Kohlendioxid-Gehalt Ihres Blutes können Sie nicht wahrnehmen. Es ist ähnlich wie beim Blutdruck. Selbst Menschen, die über Jahre oder Jahrzehnte einen erhöhten Blutdruck haben, merken davon wenig oder gar nichts.
Daher hat die Messung des CO2-Spiegels mit einen sog. Kapnometer (Kapnos = Rauch) für uns eine zentrale Bedeutung. Wir setzen solche Geräte nicht nur diagnostisch sondern auch therapeutisch ein. Bewährt haben sich vor allem Geräte, mit denen der CO2-Gehalt der Atemluft bestimmt wird. Diese korrespondiert mit dem CO2 des Blutes.
Wenn Sie nun während der Atemübungen den CO2-Gehalt der Luft messen, können Sie erkennen, ob Sie die Übungen korrekt durchführen. Es ist nämlich leider so, dass vielfach Atemübungen zwar technisch korrekt durchgeführt werden, jedoch dennoch zu einer höchst unerwünschten Absenkung des CO2-Spiegels führen.
Atem-APP
Wir konnten über mehrere Jahre eine App entwickeln, mit der Sie zuhause trainieren können. Diese eignet sich als Ergänzung zu den obigen Maßnahmen oder auch als alleineige Therapie in weniger ausgeprägten Fällen.