Völlegefühle, Blähungen, Durchfall oder Verstopfung
Das Reizdarmsyndrom
Es beginnt häufig nach einer Magen-Darm-Infekt oder nach der Einnahme von Antibiotika. Plötzlich wird die Verdauung empfindlich. Nahrungsmittel werden schlechter vertragen, es sticht und bläht, es kommt zu Durchfall und/oder Verstopfung.
Bei der Magen- oder Darmspiegelung ergibt sich kein auffälliger Befund und auch die Blutuntersuchung ergibt nichts Auffälliges.
- Was ist das?
- Was sind die Hintergründe?
- Was ist zu tun?
Was ist ein Reizdarmsyndrom?
Definition
Ein Reizdarmsyndroms (RDS; Irritable Bowel Syndrome/IBS) liegt vor, wenn folgende 3 Punkte erfüllt sind.
- Chronische, d. h. länger als 3 Monate anhaltendeBeschwerden (z.B. Bauchschmerzen, Blähungen), die von Patient und Arzt auf den Darm bezogen werden und in der Regel mit Stuhlgangsveränderungen einhergehen.
- Die Beschwerden sollen begründen, dass derPatient deswegen Hilfe sucht und/oder sich sorgt und so stark sein, dass die Lebensqualität hierdurch relevant beeinträchtigt wird.
- Voraussetzung ist, dass keine für andere Krankheitsbilder charakteristischen Veränderungen vorliegen, welche wahrscheinlich für diese Symptome verantwortlich sind.
Nach Layer P et al. S3-Leitlinie zur Definition,... Z Gastroenterol 2011; 49: 237 – 293
Ältere Definitionen
Definition nach ROME II (1999)
Hier wurden Haupt- von Nebenkriterien unterschieden
Hauptkriterien:
Beschwerden oder Schmerzen im Bauchraum während eines Zeitraumes von mindestens 12 Wochen innerhalb des letzten Jahres. Diese 12 Wochen müssen nicht zusammenhängen.
Dabei sind die Beschwerden durch mindestens 2 von 3 Dingen gekennzeichnet:
1. Verbesserung der Beschwerden nach dem Stuhlgang2. Der Stuhlgang ist manchmal häufiger, manchmal seltener3. Der Stuhlgang ist manchmal härter, dann wieder weicher bzw. durchfallartig
Nebenkriterien
1. Die Stuhlform ändert sich2. Man hat das Gefühl der unvollständigen Entleerung3. Schleim ist dem Stuhl beigemengt4. Blähungen sind vorhanden.
Ähnliche Bezeichnungen
- Irritables Colon
- Spastisches Colon
- Muköse Colitis
- Funktionelle Diarrhoe
- Spastisches Kolon
- irritables Kolonsyndrom
Formen
1. Durchfallbetontes Reizdarmsyndrom (med.: Diarrhoebetontes RDS) - etwa 1/3 der Fälle
2. Verstopfungsbetontes Reizdarmsyndrom (med.: Obstipationsbetontes RDS - etwa 1/3 der Fälle
3. gemischte Form -(Wechsel von Durchfall und Verstopfung) - etwa 1/3 der Fälle
Häufigkeit
Der Reizdarm oder das Reizdarmsyndrom (RDS), englisch: irritable bowl syndrome (IBS), ist eine häufige Erkrankung. Man schätzt, dass zwischen 6,6-25% (!) der Bevölkerung darunter leiden.
Beim Gastroenterologen (Magen-Darm-Spezialist) fallen zwischen 40-60% aller Patienten unter diese Diagnose.
Die Mehrzahl der Patienten hat sich mit der Erkrankung abgefunden, bzw. hofft nicht auf ärztliche Hilfe. Nur 20% suchen einen Arzt wegen der Beschwerden auf.
In den USA wird die Diagnose häufiger gestellt als bei uns (vielleicht sind auch dort mehr Menschen betroffen).
Frauen und Männer
Vor allem in jüngeren Jahren (20-30) überwiegen Frauen im Verhältnis 2:1. Die ist letztlich bei allen funktionellen Störungen der Fall. Im höheren Lebensalter ist das Verhältnis weniger unterschiedlich.
Überschneidungen
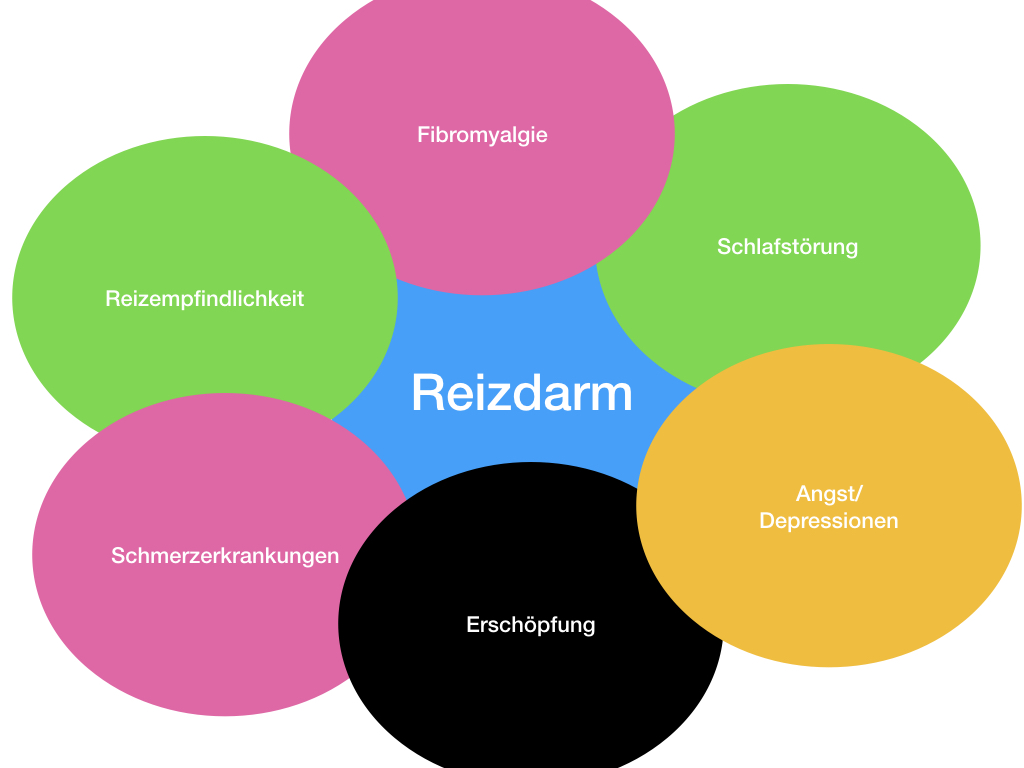
Patienten mit RDS leiden außerdem sehr häufig unter weiteren Beschwerden, die nicht unmittelbar mit dem Magen-Darm-Trakt zu tun haben. Hier besteht ein fließender Übergang zu anderen funktionellen Beschwerden.
- Mattigkeit, Schlafstörungen
- Kopfschmerzen
- Rückenschmerzen
- Blasenbeschwerden: z.B. Reizblase
- Bei Frauen: Menstruationsbeschwerden, Regelschmerzen
- Herzklopfen, Herzschmerzen
- Erschöpfung
- Schwindel
- Schmerzen
- Erschöpfung
- u.a.
Weitere Überschneidungen
Ebenso kommen folgende folgende Beschwerden häufig vor:
- Angsterkrankung
- Panikstörung
- Depressionen
- Posttraumatische Belastungsstörungen
- Essstörungen
Prognose

Bezüglich der Prognose gibt es eine gute und eine schlechte Nachricht:
Die schlechte: Die Beschwerden werden nicht besser. Ganze 5% werden bei der üblichen, meist medikamentösen Therapie, beschwerdefrei.
Die gute: Die Beschwerden werden allerdings auch nicht viel schlechter und es entwickelt sich nur sehr selten eine neue, schwere Erkrankung des Magen-Darm-Traktes, und natürlich leben Menschen mit RDS genauso lange wie solche ohne.
Kostspielige Erkrankung
Das RDS ist eine teure Krankheit. Dabei liegen die Folgekosten (Arbeitsausfälle, Berentung) um ein Vielfaches höher als die reinen Behandlungskosten.
Diagnose
Keine Überdiagnostik!
Grundsätzlich sollte nicht überdiagnostiziert werden! Ist die Diagnose einmal geklärt, sollten keine unnötigen weiteren und wiederholten Untersuchungen stattfinden, es sei denn, die Beschwerden ändern sich erheblich. Insbesondere ist es nicht sinnvoll, wiederholte Magen- oder Darmspiegelung durchführen zu lassen, wenn sich kein pathologischer Befund dabei finden ließ.
Wichtig ist vor allem das Beschwerdebild. Dieses klärt sich zum Beispiel in einem ärztlichen Gespräch.
Häufige Beschwerden sind:
• Wechselnde Schmerzen im Bauchraum• Durchfall• Verstopfung• Durchfall/Verstopfung im Wechsel• Breiige Stühle meist morgens oder unmittelbar nach einer Mahlzeit• Stuhlgang, den man kaum noch zurückhalten kann• Blähungen, Frauen klagen meist über ein Anschwellen des Leibes gegen Abend („5. Monat schwanger“)
Labordiagnostik
Beim RDS gibt es keine Laborauffälligkeiten. Die Labordiagnostik dient lediglich dem Ausschluss anderer Erkrankungen (z.B. Erkrankungen der Bauchspeicheldrüse, Gallenerkrankungen, Schilddrüsenerkrankungen usw.)
Koloskopie
Die Koloskopie (Dickdarmspiegelung) zeigt am deutlichsten, ob eine andersartige Erkrankung des Darmes vorliegt. Wichtig ist sie, wenn in der Familie ein Fall von Dickdarmkrebs aufgetreten ist.
Ob im Einzelfall eine Koloskopie angebracht ist, müssen Sie mit Ihrem Arzt klären. Manchmal führt man sie auch durch, um einmal genau zu wissen, dass wirklich nichts Bösartiges hinter den Beschwerden steht.
Viele Menschen haben Angst vor einer Koloskopie. Wenn Sie von einem geübten Arzt durchgeführt wird, dann ist sie jedoch keine belastende Untersuchung.
Weitere Untersuchungen
Röntgenuntersuchungen gehören nicht zur Diagnostik des Reizdarms. In seltenen Fällen kann eine spezielle Darstellung des Dünndarms (Dünndarmpassage nach Sellink) oder eine Kapselendoskopie sinnvoll sein. Dies ist jedoch eine relativ aufwändige Untersuchung.
Differential- und Fehldiagnose
Ein bisschen Rumpeln darf es bei jedem Menschen, ohne dass man gleich krank ist. Wenn es bei Ihnen nur nach überreichlichem Essen zwickt, dann ist das kein Reizdarm, sondern eine ganz normale Störung der Befindlichkeit.
Wahrscheinliche organische Erkrankung
Gegen Reizdarm kann eines der folgenden Symptome sprechen:
- Gewichtsverlust
- Fieber
- Blut im Stuhl
- Zunehmende Beschwerdeintensität
- Beginn der Beschwerden nach dem 50. Lebensjahr
- Störung der Nachtruhe durch Durchfall
Falls eine dieser Beschwerden bei Ihnen vorliegt, sollte man genauer nachsehen, d.h. Sie sollten einen Fachmann (Gastroenterlogen) aufsuchen.
Differentialdiagnose
Je nach Einzelfall müssen u.a. folgende - z.T. seltene - Krankheiten ausgeschlossen werden:
- Chronisch entzündliche Darmerkrankungen (vor allem M. Crohn und Colitis ulcerosa)•
- Andere Formen der Colitis• Kolorektales Karzinom
- Medikamentennebenwirkungen
- Malabsorption: Sprue, Pankreasinsuffizienz
- Infektionskrankheiten: Lambliasis, Amöbiasis, Yersinia
- Divertikulose
- Laktasemangel
- Fruktose-Unverträglichkeit
- Histaminunverträglichkeit
- Superinfektion des Dünndarms
- Endokrine Stoffwechselstörungen: Diabetes mellitus, Schilddrüsendysfunktion
- Chronische idiopathische Pseudo-Obstruktion
- Neuroendokrine Tumore
Milchzucker Unverträglichkeit
Viele Menschen vertragen keinen Milchzucker (med.: Laktose). Um Milchzucker aufzunehmen, der in der Milch und in vielen Fertigprodukten enthalten ist, benötigen wir das Enzym Laktase, das sich in der Darmschleimhaut befindet.
Etwa 10% (nach anderen Schätzungen bis zu 25%) der Menschen Nordeuropas fehlt dieses völlig bzw. sie verfügen nicht über ausreichende Enzymmengen. Dann verbleibt der Milchzucker im Darm und löst dort ein erhebliches Bakterienwachstum aus. Die Folge: Blähungen, Anschwellen des Leibes, Schmerzen und Durchfall.
Die Mehrzahl der Menschen dieser Welt hat keine Laktase und verträgt daher auch keine Milchprodukte, die Laktose enthalten. 60% der Asiaten, 90% aller Chinesen und die meisten Afrikaner sowie die Mehrzahl der Mittelmeerbewohner gehören dazu.
Dementsprechend trinkt man in den asiatischen Ländern und in Afrika auch keine Milch. Bei gesäuerten Milchprodukten wie Sauermilch, Joghurt oder Lassie haben Bakterien bereits den Milchzucker abgebaut, sodass sie auch von Menschen ohne Laktase vertragen werden.
Kleine Mengen an Milch (einen Schuss in den Kaffee) verursachen jedoch meist keine Beschwerden. Außerdem spielt die Passage-Geschwindigkeit des (Dünn-)Darmes eine wesentliche Rolle.
Ob eine Laktose-Unverträglichkeit vorliegt, lässt sich mit Hilfe eines Atemtests oder Bluttests sicher feststellen.
Fruchtzucker Unverträglichkeit
Ebenfalls häufig ist das Unvermögen, Fruchtzucker (med. Fruktose) regelrecht im Dünndarm aufzunehmen. Etwa jeder Dritte (!) soll in Mitteleuropa betroffen sein.
Auch bei dieser Unverträglichkeit kommt es zu Blähungen, Durchfall oder Unwohlsein nach der Nahrungsaufnahme von Lebensmitteln, die reich an Fruktose sind. Wie zu vermuten, sind das vor allem Obst, Obstgetränke, Honig, Früchtetees usw. Wie bei der Laktose-Unverträglichkeit ist auch hier die Passage-Geschwindigkeit des (Dünn-)Darmes wesentlich.
In Getreideprodukten, Milchprodukten, Fleisch, aber auch in zahlreichen Gemüsen ist der Anteil der Fruktose deutlich geringer.
Nebenbei: Auch durch künstliche Süßstoffe wie Sorbit, Mannit oder Xylit wird eine Fruktose-Unverträglichkeit verstärkt, da diese die Aufnahme der Fruktose behindern.
(Nicht zu verwechseln sind diese letztlich eher harmlosen Beschwerden mit der Fruktose-Intoleranz, die sehr viel seltener ist. Hier kann die Fruktose nicht abgebaut werden.)
Ob eine Fruktose-Unverträglichkeit vorliegt, lässt sich mit Hilfe eines Atemtests oder Bluttests sicher feststellen.
Vorsicht Fehlalarm
Nicht jede im Atemtest diagnostizierte Fruktose-Unverträglichkeit spielt tatsächlich im Alltag eine Rolle. Die Aufnahme der Fruktose hängt vom Verhältnis Glukose (Traubenzucker) zu Fruktose ab. Je mehr Traubenzucker in den Nahrungsmitteln, desto leichter wird die Fruktose resorbiert. Da unter realen Bedingungen nur selten reine Fruktose aufgenommen wird, vertragen daher viele Menschen Obst ausgezeichnet, selbst wenn eine Fruktose-Unverträglichkeit im Atemtest diagnostiziert wurde.
Für viele andere Betroffene gibt es eine einfach Therapie: Etwas Traubenzucker (zur Not Haushaltszucker) über das Obst, schon wird es besser vertragen.
Vorsicht IgG4-Test!
Ursachen und Hintergrund
Es gibt bezüglich des RDS zahlreiche Theorien. Durch Forschung bestätigt ist vor allem die Überempfindlichkeit (Reizschwellenabsenkung) des Magen-Darm-Kanals.
Daneben sind seelische Einflüsse, Störungen der Bewegung des Darms und der Steuerung des vegetativen Nervensystems des Darms weitgehend gesichert.
Weniger gut belegt sind Störungen der Darmflora, des Immunsystems, genetische Einflüsse oder Umwelteinflüsse.
Schließlich kann auch ein Laktasemangel (Fehlen des Enzyms, das den Milchzucker aufnimmt) zum RDS beitragen.
Breite Überschneidung
Listet man die verschiedenartigen Beschwerdebilder der funktionellen Erkrankungen auf, stellt man bei allen Unterschieden fest, dass Störungen im Bereich des Magen-Darm-Traktes mit vielen Krankheitsbildern einhergehen. Fast wirkt es so, als ob Verdauungsstörungen sich wie ein roter Faden durch die Lebensgeschichte aller Patienten zieht, die unter chronisch funktionellen Erkrankungen leiden.
Manchmal ist dies den Betroffenen nur wenig bewusst. Bei der körperlichen Untersuchung des Bauchraumes zeigt sich jedoch folgendes Bild. Der Oberbauch ist schmerzhaft, der Unterbauch aufgebläht, und an bestimmten Stellen kann der Arzt einen heftigen Druckschmerz bei der Untersuchung auslösen.
Interessante Fakten - nach Leitlinie
- RDS-Patienten haben Störungen der intestinalen Barriere, Motilität, Sekretion und/oder viszeralen Sensibilität.
- Für die Entstehung des Reizdarmsyndroms relevant sind diverse molekulare und zelluläre Mechanismen, einzeln und in Kombination, wobei deren Häufigkeiten und Spezifität z. T. ungeklärt sind.
- RDS ist oft mit einer Störung des Immungleichgewichts des Darms assoziiert.
- Die RDS-Symptomatik kann durch einen Infekt im Magen-Darm-Trakt ausgelöst werden und kann über Wochen, Monate und Jahre bestehen.
- Bei RDS-Patienten finden sich Veränderung serotonerger Mechanismen.
- Es findet sich eine erhöhte Innervation der Schleimhaut.
- Verändertes Schleimhaut-Mediatorprofil bei RDS führt zur Aktivierung des enterischen Nervensystems und der primär afferenten (nozizeptiven) Nerven.
- Es existiert eine genetische Prädisposition für RDS.
- Die Sympathikus-Parasympathikus-Aktivierung ist bei RDS geändert.
- RDS ist assoziiert mit einer veränderten Mikrobiota (Darmflora).
- RDS-Patienten unterscheiden sich von Kontrollen hinsichtlich der individuellen Bewertung viszeraler Sensationen und der Bereitschaft, diese zu berichten.
- Die Weiterleitung intestinaler Reize im Rückenmark kann bei Patienten mit RDS gesteigert sein.
- Bei RDS-Patienten führen Schmerzreize im Darm zur Aktivierung anderer und größerer Hirnregionen als bei Kontrollen.
- Erlerntes Krankheitsverhalten (learned illnes behaviour) ist bei RDS-Patienten im Vergleich zu gesunden Kontrollen häufiger nachweisbar.
- Beim Menschen hat akuter und chronischer Stress Einfluss auf gastrointestinale Funktionen. Einzelne Untersuchungen legen zudem nahe, dass akute Stressoren Funktionen verändern, die im Zusammenhang mit der Entstehung des RDS stehen könnten.
- Akuter und chronischer Stress verändert im Tiermodell gastrointestinale Funktionen, die im Rahmen der Pathogenese des RDS eine Rolle spielen könnten.
Auslöser
Auslösend für ein RDS ist nicht selten ein viraler oder bakterieller Infekt.
In Studien berichten zwischen 25-38% der Betroffenen, dass auslösend für die Symptome ein Magen-Darm-Infekt gewesen sei.
Als die verantwortlichen Keime fand man häufiger: Campylobakter, Shigellen und die berüchtigten Salmonellen.
Darmhirn
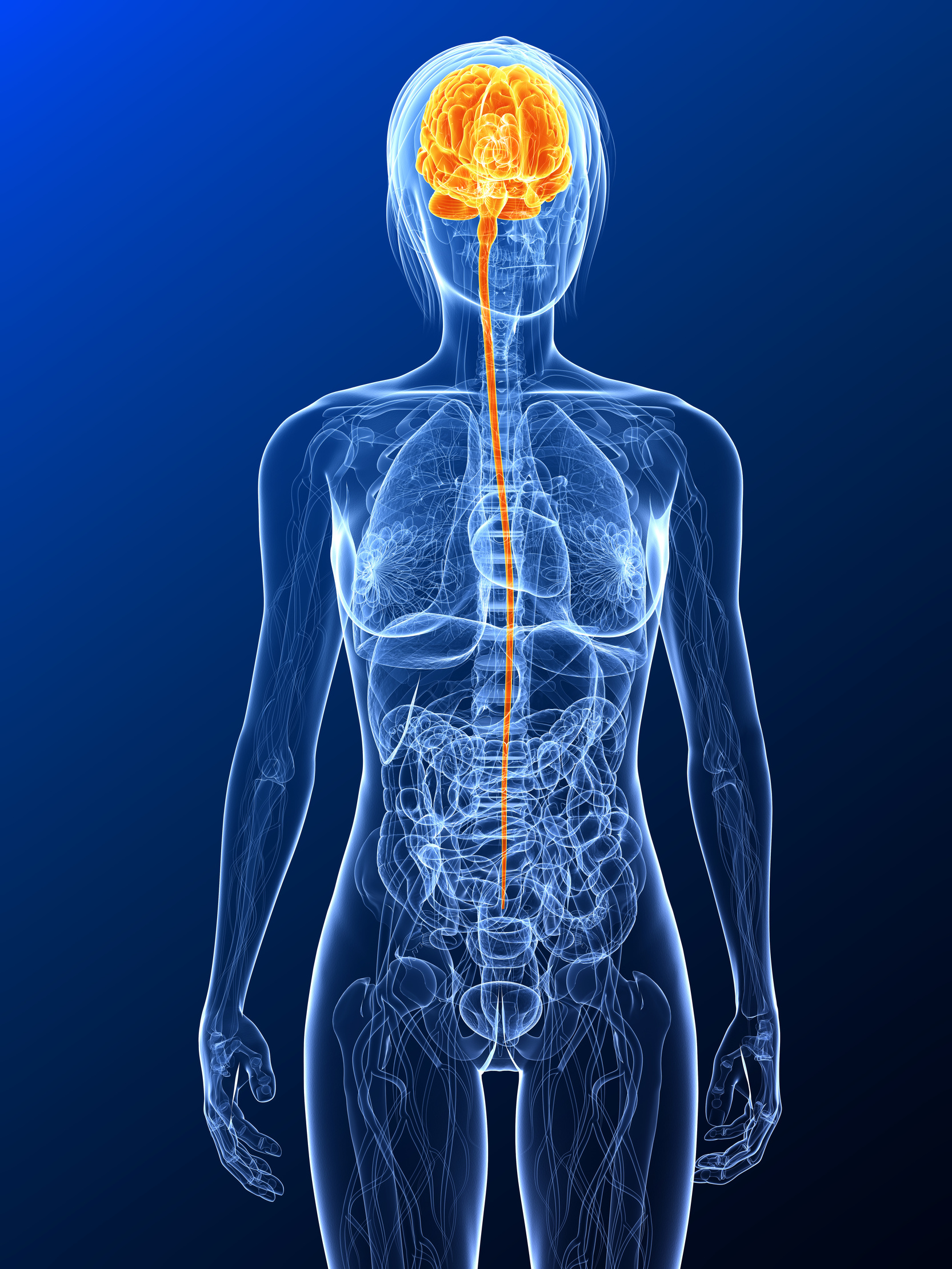
Ungefähr 100 Millionen Nervenzellen umhüllen den menschlichen Verdauungstrakt in zwei hauchfeinen Schichten, in deren Mitte sich die Darmmuskulatur befindet. Sie sorgen für den reibungslosen Ablauf des komplizierten Prozesses der Zerlegung und Aufnahme der Nahrung.
An keiner Stelle des Körpers befindet sich eine größere Ansammlung von Nervenzellen mit Ausnahme des Gehirns. Selbst das Rückenmark, das praktisch ausschließlich aus Nervenzellen besteht, kommt zahlenmäßig nicht an die Darmsteuerung heran. Zwischen den Nervenzellen des Gehirns und des Darmes, besteht eine so hochgradige Übereinstimmung, das Wissenschaftler von einem zweiten Gehirn, dem „Darmhirn“ sprachen.
Entwicklungsgeschichtlich erklärt sich das Darmhirn aus einer einfachen Tatsache. Der Mensch wird unreif geboren. Das Gehirn des Menschen kann daher bei der Geburt große Bereiche seiner späteren Aufgaben noch nicht übernehmen. Deswegen können wir im Gegensatz zu Tieren beispielsweise nach der Geburt weder Gehen noch Stehen. Der Grund für die funktionelle Unreife ist das im Vergleich zu anderen Säugetieren unproportional große Gehirn und damit der große Kopf des Menschen. Mit solch einem großen Schädel können wir nur durch den engen Geburtskanal hindurch, wenn wir sehr frühzeitig zur Welt kommen. So gesehen sind alle Menschen auch nach neun Monaten Schwangerschaft eine Frühgeburt.
Überlebenswichtige Funktionen wie die Nahrungsaufnahme müssen sofort nach der Geburt funktionieren. Durch die Auslagerung der Steuerung in den Bauch sind sie von der räumlichen Beschränkung im unreifen Gehirn befreit. Essen und Verdauen können wir somit auch ohne die Hilfe von oben.
Darm und Immunsystem
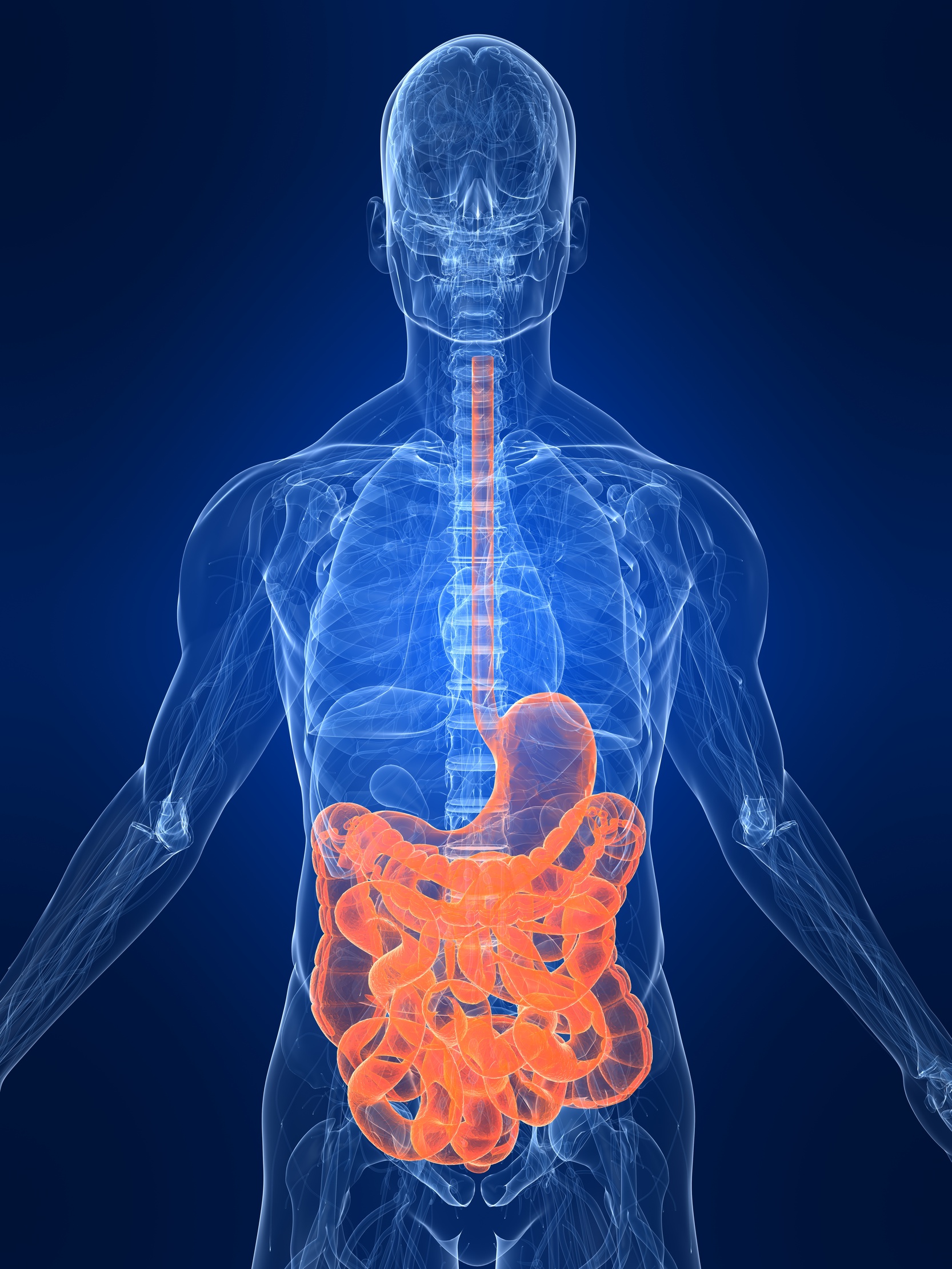
Der Magen-Darm-Trakt, das wurde sicher deutlich, ist weit mehr als ein Rohr, das einmal durch den Körper führt und dabei Energie gewinnt. Der Verdauungstrakt ist auf das engste mit unserem Nervensystem, ja sogar unseres Gefühlsleben verbunden. Doch der Darm hat noch eine weitere wichtige Funktion: Er ist die Zentrale unseres Immunsystems.
Das mag überraschend klingen. Verdauung und Abwehrsystem – die beiden Begriffe passen scheinbar schlecht zusammen. Doch sie sind aus gutem Grund eng miteinander verbunden.
Unser Darm ist nicht nur von Nahrung gefüllt. Er ist auch der Lebensraum für Bakterien. Und diese leben hier in großer Anzahl. Etwa 100 Milliarden Keime nehmen wir jeden Tag neu mit der Nahrung auf. Zwischen einer und tausend Billionen Kleinstlebewesen sollen den Darm besiedeln. Oder, um die Dimensionen deutlich zu machen: der Darm beherbergt etwa einhundert Mal mehr Keime als unser Körper Zellen besitzt. Wir selbst sind in der Minderheit!
Der Vergleich mag leichten Schwindel erregen. Wie kann es sein, dass wir von diesem Zustand nichts wahrnehmen? Warum besteht unser Innerstes aus solch einem Gärbottich von fremden Keimen?
Wir brauchen diese Mikroorganismen. Wir sind sogar dringend auf sie angewiesen, um die Nahrung aufzuschließen und regelrecht zu verdauen. Und, wir leben in Frieden mit ihnen, obwohl sich unter den etwa 500 Arten umfassenden Bakterienstämmen auch manch potentieller Schädling verbirgt.
Das Immunsystem des Darmes wacht nämlich kontinuierlich über die Bakterienflora und sorgt dafür, dass beim Bakterienwachstum nichts aus dem Ruder läuft. Aus diesem Grund sind rund 70% aller Immunzellen entlang des Darmes angesiedelt: Lymphknoten, Lymphbahnen und rund 70 Milliarden Plasmazellen, die das Innere des Darmes mit einem schützenden Film von Abwehrstoffen (Immunglobulin A) überziehen. Solch konzentrierte Abwehr ist allerdings auch nötig, sonst würden wir gegenüber unseren Mitbewohnern den Kürzeren ziehen.
Pilze - Mykosen
In jedem gesunden Darm befinden sich nicht nur Abermilliarden von Bakterien sondern auch andere Kleinstlebewesen wie Pilze. Die meisten sind harmlos, manche sogar nützlich. Es gibt jedoch auch Schädlinge, am Wichtigsten: Candida albicans, ein Hefepilz.
Ohne auf Details einzugehen soll hier nur erwähnt werden, dass dieser Pilz sich gerne vermehrt, wenn das Immunsystem des Darmes eingeschränkt ist, die Nahrung einseitig aus Süßem besteht oder häufiger Antibiotika eingenommen wurden.
Pilze wurden in der Medizin lange in ihrer Bedeutung unterschätzt. Dann kam eine Phase, in der sie für zahllose Beschwerden verantwortlich gemacht wurden. Heute gelangt man zu einer realistischeren Bewertung. Candida albicans kann durchaus in einem gesunden Darm vorkommen ohne dort Schaden anzurichten. Ist der Darm jedoch gereizt oder das Immunsystem geschwächt, können Pilze die Beschwerden erheblich verstärken. Unsere medizinischen Vorfahren drückten das so aus: Pilze sind eine Krankheit der Kranken!
Pilze kann man durch einen einfachen Stuhltest oder durch einen Mund-/Nasenabstrich feststellen. Was der Befund jeweils bedeutet und ob behandelt werden sollte, muss dann vom Arzt entschieden werden.
Schmerzen
Reizungen des Darmes lassen den Körper anfällig gegen Schmerzen werden.
• Dauerimpulse aus dem Darmhirn lassen die Schmerzschwelle sinken. So werden auch vergleichbar normale Impulse von den Betroffenen intensiver wahrgenommen. • Entzündungen im Darm senken den Spiegel des Anti-Schmerz-Hormons Serotonin.• Überlastungen des Lymphgewebes führen zu Ödemen, die Schmerzen begünstigen.
Unsere Schmerzfasern sind keine Einbahnstrassen Richtung Gehirn. Über eine „Nebenstrasse“ wird die Erregung wieder in das betroffene Gewebe zurückgeleitet. Dort kann der Schmerzimpuls zu einer Entzündung und Schwellung führen, was medizinisch als „neurogene“ Entzündung bezeichnet wird. Diese Mechanismus könnte einen Teil der Schwellungen bei Fibromyalgie Patienten erklären.
Therapie
Die Therapie des Reizdarmes ist häufig ähnlich komplex wie die Vielzahl der Beschwerden. Reizdarm ist meist deutlich mehr als nur ein bisschen Rumpeln im Bauch!
Natürlich ist es nicht nötig, immer maximal zu therapieren. In leichteren Fällen reichen einfache diätetische Umstellungen und ein paar Tipps zur Lebensführung. Je nach Ausmaß der Beschwerden sind jedoch umfangreichere Maßnahmen notwendig.
Dabei hat sich sehr bewährt, die Beschwerden von mehreren Seiten anzugehen und dies gleichzeitig zu tun.
Wir führen bei Patienten mit ausgeprägten Reizdarmbeschwerden solche Therapieprogramme durch (sog. multimodulare Therapie). Letztlich zielen diese auf die Anhebung der Reizschwelle des Darmes.
Je nach Einzelfall bestehen sie aus unterschiedlichen Elementen:
• Eine Basismaßnahme ist die Ernährungsumstellung. Sie hat sich wie kaum ein anderes Selbsthilfeprogramm bei diesen Beschwerden bewährt.• Die Wiederherstellung des erholsamen Schlafes ist gleichfalls zentral, da er in aller Regel deutlich gestört ist.• Die medikamentöse Therapie hat ihren Stellenwert, sollte jedoch nicht überschätzt werden.• Psychotherapeutische Verfahren und Entspannungsverfahren sind gleichfalls hilfreich, sofern sie nicht als alleinige Therapie eingesetzt werden.• Massagen, z.B. Colonmassage, sind außerordentlich angenehm, um die Überempfindlichkeit der Bauchregion zu reduzieren. • Häufig sind neben den Beschwerden und Schmerzen im Bauchraum auch Schmerzen in Muskeln und Gelenken vorhanden. Diese behandeln wir gleichermaßen mit. Dabei können auch vitalisierende Therapien wie Kälte- und Wärmeanwendungen günstig sein. Diese "Abhärtungsmaßnahme" führt ebenfalls zu einer Anhebung der Reizschwelle. • Akupunktur ist ein gutes Verfahren, um Spannung und Schmerzen zu reduzieren, wie auch zahlreiche Untersuchungen zu dieser Thematik zeigen. • Die gesenkte Reizschwelle muss bei diesem Krankheitsbild wieder angehoben werden. Dazu dienen u.a. auch Bewegungsübungen, Muskelaufbau und Übungen zu Steigerung der Beweglichkeit sowie ein Training des Beckenbodens mit dem Galileo-System.• Sofern vorhanden sollten auch die weiteren Beschwerden ernstgenommen werden: Regelbeschwerden, Ödeme, Migräne, Spannungskopfschmerzen, Reizblase usw.
Viele dieser Maßnahmen werden auch bei anderen funktionellen Krankheitsbildern eingesetzt, da sie in ihrer Wirkung unspezifisch sind. Letztlich ist auch hier das Ziel, eine abgesenkte Reizschwelle wieder anzuheben. Hier bitte ich, vor allem auf die Seiten zur Fibromyalgie und zum CFS-Syndrom zu blicken.
Einige der spezifischeren Therapiebausteine werden hier beschrieben. Insbesondere die Ernährung, die Medikamente und die psychotherapeutischen Verfahren.
Medikamente: begrenzte Hilfe
Eine rein medikamentöse Therapie ist in der Regel nicht erfolgreich. Allerdings kennt man einen starken Plazebo-Effekt beim RDS. Bis zu 50% der Patienten reagieren mit einer Verbesserung der Beschwerden auch auf ein Schein-Medikament. Doch leider hält dieser Effekt meist nicht lange an. Nach einiger Zeit verflüchtigt sich der Erfolg und nun versucht man es mit dem nächsten Präparat...
Sind Medikamente zwar nicht grundsätzlich hilfreich, so können sie jedoch einzelne Symptome lindern.
Grundsätzlich sollte man nicht zu lange und gezielt auf bestimmte Symptome hin behandeln: Keine schematische Dauertherapie
Folgende Präparate werden häufiger eingesetzt und empfohlen. Selbstverständlich ist dies nur ein Überblick. Bitte sprechen Sie mit Ihrem Arzt bevor Sie irgendein Präparat einnehmen.
Pflanzliches
Verschiedene Pflanzenstoffe werden zur Behandlung eingesetzt.
Welche im Einzelfall wirksam sind, kann man schlecht vorhersagen:
- Pfefferminzöl (auch als Fertigarzneimittel z.B. Medacalm®)
- Kamille• Kümmel
- Fenchel
- Anis
- Minze
- Melisse
- Asa foetida
- Angelika
- Ingwerwurzel (gegen Übelkeit) z.B. als Tee zubereitet.
- Bitterstoffe: Wir setzen gerne einen Tee ein ("Biovent"), der zwar sehr bitter schmeckt aber sehr gut tut.
Krampflösende Präparate
Krampflösende Präparate: Sie helfen gegen akute Beschwerden. (Beispiel für die Wirkstoffe, die in unterschiedlichen Handelspräparaten enthalten sind: Mebeverin, Butylscopolamin, Hyoscin)
Blähungen
Zum Thema Blähungen finden Sie die wesentlichen theraeutischen Tipps auf den entsprechenden Seiten.
Antidepressiva
Antidepressiva: Wie ausführlich dargestellt, spielt der Serotonin-Stoffwechsel bei der Erkrankung eine große Rolle. Dem entsprechend sind Medikamente segensreich, die den Serotoningehalt des Blutes ansteigen lassen. Dies kann man durch sog. trizyklische Antidepressiva erreichen. Hauptvertreter sind sehr bewährte Substanzen wie Amitriptylin und Trimipramin. In hoher Dosis (ca. 75-150 mg) wirken sie gegen Depressionen.
Ich bevorzuge bei RDS sehr niedrige Dosierungen, bei der die Substanz tropfenweise eingenommen wird. Die Patienten beginnen abends mit einem Tropfen Amitriptylin (enthält 2 mg) und steigern dann solange bis sie eine positive Wirkung verspüren.
Dies bezieht sich erst auf eine Vertiefung des Schlafes, während die Wirkung auf den Darm oft erst später einsetzt. Die erste Zieldosis (meist zwischen 3-10 Tropfen) ist die, bei der Schlaf erholsam und keine Tagesmüdigkeit feststellbar ist.
In niedriger Dosis sind die Nebenwirkungen sehr gering und die Medikamente können über viele Monate und länger eingenommen werden.
Wichtig: Antidepressiva wirken auch direkt auf die Nerven des Magen-Darm-Traktes ein. D.h. sie wirken auch unabhängig von ihrem Effekt auf die Psyche. Dies bedeutet zweierlei:
- Sie können einen Versuch mit diesen Präparaten machen, auch wenn Sie sich überhaupt nicht depressiv fühlen.
- Wenn die Antidepressiva wirken, ist das kein Beweis, dass Sie "in Wirklichkeit" depressiv waren.
Mittel gegen Durchfall
Loperamid, ein Klassiker gegen den akuten Durchfall. Es kann bei chronischem Durchfall auch in fester Dosierung eingenommen werden. Loperamid ist eigentlich ein Opitat wirkt aber nur peripher, d.h. hat keine Wirkung auf das Gehirn. Damit besteht auch keine Gefahr der Abhängigkeit.
Opiumtinktur oder Codein wirksamer als Loperamid. Allerdings ist die Gefahr der Abhängigkeit vorhanden. Diese Substanzen kommen daher nur in Einzelfällen in Frage.
Cholestyramin: Ein Ionenaustauscher, wird oft schlecht vertragen.
Psyllium (Flohsamen): Natürliches Quellmittel bei Bedarf und auch auf Dauer einsetzbar. Es mag verwirrend sein, dass Flohsamen sowohl bei Durchfall als auch bei Verstopfung wirksam ist. Die Wirkung erklärt sich durch die hohe Fähigkeit Wasser zu binden und die zahlreichen Schleimstoffe, die in Psyllium enthalten sind. Auf ausreichende Dosierung (9-18 g) ist zu achten. Häufigste Nebenwirkung: Blähungen. Falls in der Vorgeschichte eine Darmverengung bekannt ist, darf Flohsamen nicht eingenommen werden.
Mittel gegen Verstopfung
Laktulose, Laktitol und Macrogol werden häufiger eingesetzt. Die beiden ersten führen meist zu Blähungen. (Ernährungsumstellung wirkt meist sehr effektiv nach einer Weile der Kostgewöhnung).
Reizende Stoffe (Typ Rhizinus) sollten nicht eingesetzt werden.
Psychotherapie
Es ist fast selbstverständlich: Die Seele hat auf den Magen-Darm-Trakt einen erheblichen Einfluss. Wobei man als Faustregel sagen kann, dass der Magen-Darm-Trakt vor allem Sicherheit und Geborgenheit schätzt. Angst, Dauerstress führt vermehrt zur Beschleunigung der Darmpassage und damit zu „Schiss“, wie aus Tierversuchen bekannt ist.
Je depressiver ein Patient ist, desto langsamer wird die Massage und Verstopfung ist die Folge.
Aus verschiedenen Untersuchungen ist bekannt, dass Betroffene Patienten etwas ängstlicher oder depressiver sind als gesunde Kontrollpersonen. Aber angesichts der großen Zahl von Betroffenen und angesichts der Tatsache, dass nur 20% aller RDS-Patienten zum Arzt gehen, muss man vermuten, dass eben nur die Ängstlichen und Depressiven den Weg zum Arzt finden. Es scheint jedoch so zu sein, dass schwere Krankheitssymptome mit ausgeprägteren seelischen Beschwerden parallel gehen.
Hilft nun eine Psychotherapie gegen Durchfall oder Verstopfung? Dies mag im Einzelfall möglich sein. Allerdings ist ein alleinige Psychotherapie aus unserer Sicht oft nicht ausreichend wirksam. Es sind weitere ergänzende Verfahren nötig, die z.B. im Rahmen einer multimodalen Therapie erfolgen können.
Welches Therapieverfahren gewählt werden sollte (Verhaltenstherapie, Tiefenpsychologie, systemische Therapie usw.) hängt wahrscheinlich mehr vom Therapeuten als von der Therapierichtung ab. Wenn immer möglich, ist es günstig, Vorgespräche mit unterschiedlichen Psychotherapeuten zu führen - auch wenn das angesichts der Versorgungssituation schwierig ist.
Grundsätzlich ist eine Psychotherapie empfehlenswert, wenn neben den Bauchbeschwerden auch ungelöste Lebenskonflikte vorhanden sind.
Entspannungsverfahren
Entspannungsverfahren (z.B. progressive Muskelrelaxation nach Jakobson) ist sicher ein gutes, einfaches Verfahren, das man leicht zu Hause durchführen kann.
In den wenigen Studien hierzu, zeigte sich das Verfahren als günstig und wirkungsvoll nach etwa 10 Sitzungen.
Ernährung
Bis zu 25% der Bevölkerung leidet an Reizdarm, 20% an Verstopfung, 40% zumindest gelegentlich unter Sodbrennen. Dazu kommen Entzündungen der Speiseröhre, Divertikel des Dickdarmes, Enddarmprobleme, Magen- und Darmgeschwüre, Tumore und vieles mehr. Wer, so fragt man sich, hat dann noch einen wirklich gesunden Verdauungstrakt?
In der Tat sind Beschwerden und Erkrankungen dieses Organs derzeit eher die Regel als die Ausnahme. Was hat das mit unserer Lebens- und Ernährungsweise zu tun?
Zweifellos haben sich die Ernährungsgewohnheiten in den reichen Ländern dieser Erde in den letzten hundert Jahren verändert. Doch hundert Jahre ist eine lange Zeit und vieles ist uns so selbstverständlich geworden, dass man kaum darüber nachdenkt.
Unser Körper ist jedoch älter. Er besteht in der jetzigen Form seit ungefähr drei Millionen Jahren. Sicherlich, wir haben heute weniger Haare als unsere Vorfahren, unser Kinn ist nicht mehr ganz so kräftig, aber bezüglich unserer inneren Organe ist praktisch Alles beim Alten geblieben.
Ernährung ehemals
Wie haben wir uns in vergangenen Jahrmillionen ernährt? – Äußerst bescheiden! 99% der Zeit, die Menschen die Erde bevölkern, betreffen die Jäger- und Sammlerepoche. Man darf sich von dieser Phase keine romantischen Vorstellungen machen. Morgens etwas Gazelle, mittags Fasan und abends einen deftigen Bärenschinken – weit gefehlt!
Die Jagdmethoden waren uneffektiv. In der längsten Zeitspanne nutzen die Menschen nur primitive Wurfgeräte. Steine, Holzstöcke und später Speere. Pfeil und Bogen ist eine relativ junge Waffentechnologie. Mit diesen Hilfsmitteln war wohlschmeckendes Wild nur schwer zu erjagen. Man musste daher oft tagelang kranke oder geschwächte Tiere verfolgen und scheute auch vor Aas nicht zurück. Wesentlich wichtiger als Fleisch war deswegen die pflanzlichen Nahrung, die wohl den größten Teil der täglichen Mahlzeiten bildete. Wurzeln, feinere Blätter, Obst, Pilze und Samen waren die wichtigsten Nahrungsmitteln. Daneben gab es auch „niederes Wild“ wie Schnecken, Würmer und Insekten. Genüsse, die wir heute nicht unbedingt auf den Speiseplan setzten würden.
Dazu muss man sich in Erinnerung rufen, dass fast alles roh zu sich genommen wurde. Erst mit der Kontrolle des Feuers war das Braten möglich und Kochen ist erst seit wenigen zehntausend Jahren üblich.
Man mag diese Art der Küche wenig attraktiv finden, doch eines ist sicher: Für diese Art der Nahrung ist unser Verdauungstrakt gebaut.
Fast die gesamte Zeit, die Menschen auf der Erde leben, war die Nahrung extrem schlicht. Und sie war sehr hart. Eine Herausforderung für Gebiss und Verdauung.
Zweifellos war das keine Feinschmecker Küche. Aber sie hatte auch ihre Vorteile: Die damaligen Bewohner der Erde aßen praktisch keinen Zucker, nur halb soviel Fett, fast zehnmal soviel Fasern, nur ein Zehntel des Kochsalzes, fünfmal soviel Vitamin C und dreimal soviel hoch ungesättigte Fettsäuren wie ein heutiger Bewohner der zivilisierten Welt. Cholesterinprobleme waren somit unbekannt.
Im Verlauf von einer relativ kurzen Zeitspanne hat sich die Ernährung drastisch geändert.
Ein erster großer Schritt begann mit dem Ackerbau und der Viehzucht vor etwa 10.000 Jahren. Doch wirklich revolutionär waren die Veränderungen in den letzten 100 Jahren, besonders seit dem 2. Weltkrieg.
Ernährung heute
Menschen sind anpassungsfähig. Auch unser Verdauungstrakt kann sich auf unterschiedlichste Nahrungsmittel einstellen. Doch was ihm heute an Anpassungsfähigkeit abverlangt wird, übersteigt ganz offenkundig seine Möglichkeit. Zucker, Fett, Fleisch, Alkohol in bisher unbekannten Mengen führen zu einer Dauerbelastung und –reizung der Darmwände. Fehlende Bewegung, lang anhaltender seelischer Stress, Arbeitshetze usw. lassen den Körper an Grenzen der Belastbarkeit stoßen. Mit hoher Wahrscheinlichkeit hängt die Zunahme der chronisch funktionellen Erkrankungen mit diesen Belastungsfaktoren zusammen.
Manche dieser Faktoren lassen sich nur schwer oder gar nicht beeinflussen. Die Nahrung dagegen sehr wohl. Natürlich kann und soll niemand zu einer „Steinzeitdiät“ zurückkehren, obwohl dies theoretisch möglich wäre. Doch so weit muss man auch nicht gehen, um dem Darm gesunde Bedingungen zu schaffen. Im Grunde muss man nur einige wenige Prinzipien beachten, um die Grundbedürfnisse des Verdauungstraktes zu erfüllen und somit Krankheiten und Beschwerden effektiv vorzubeugen.
Ernährungsaufbau
Möglicherweise haben Sie die obigen Ratschläge gelesen und sich dabei gedacht, „na ja, so ähnlich habe ich das schon öfters gehört und so ganz falsch lebe ich doch nicht“. Oder: „Ich mache doch alles richtig und trotzdem geht es mir schlecht“! Oder: Wenn ich all die groben, gesunden Sachen wie Vollkornbrot esse, dann geht es meinem Bauch viel schlechter, als bei Weißbrot oder Toast“.
In der Tat sind die obigen Ernährungsvorschläge nicht sehr originell. Noch schlimmer, würde ein Patient mit Darmproblemen sie befolgen, dann ginge es ihm sogar schlechter! Rohes Obst, rohes Getreide, Müsli und Salate verschlechtern die Beschwerden im gereizten Darm äußerst zuverlässig!
Viele Patienten mit Verdauungsproblemen vertragen gesunde Ernährung nicht. Faserarme Konzentrate machen zunächst weit weniger Beschwerden, als „gesundes“ Essen. Doch das kann zu einem Teufelskreise führen: Vermeidet man das „Gesunde“, weil man es nicht verträgt, so verliert der Darm immer mehr Muskulatur, wodurch er Grobes und Frisches noch schlechter verdauen kann. Somit entsteht eine Spirale der Schonung an deren Ende man immer weniger Nahrungsmittel verträgt.
Es ist wie beim gesunden Sport. Doch tut es keineswegs gut, lange Läufe zu absolvieren, wenn Muskeln und Gelenke untrainiert sind oder Krankheiten den Bewegungsapparat beeinträchtigt haben.
Ist der Verdauungstrakt gereizt dann kommt er mit einer „an sich“ gesunden Ernährung nicht zurecht. Schont man jedoch den Magen-Darm-Trakt mit Weißbrot und Toast, dann leidet man zwar unter weniger Beschwerden, verfestigt jedoch gleichzeitig die Störung, da die Darmmuskulatur nicht aufgebaut wird.
Ähnlich wie beim Sport liegt die Lösung in einer stufenweisen Belastung des Darmes. Nach einer Phase der Ausheilung wird schrittweise die Anstrengung gesteigert und so der Darm langsam an eine normale Funktion herangeführt. Am Ende soll sich der Verdauungstrakt in einem so guten Zustand befinden, dass er in der Lage ist, gesunde Ernährung zu verdauen, die dann selbst zur Darmgesundheit beiträgt.
Stuhltransplantation
Als weitere Therapiemöglichkeit rückt die Stuhltransplantation zunehmend in den Fokus der Betrachtung. Ist einmal der „Ekelfaktor“ überwunden, ist diese Therapie möglicherweise eine interessante Erweiterung des Behandlungsspektrums.
Dazu einige Basisinformationen.
- Der menschliche Körper hat ungefähr 10 Billionen Zellen.
- Das Anzahl der Keime im Darm liegen etwa 10x höher: 100 Billionen Bakterien.
- Pro Mensch existieren im Darm zwischen 500 und 2000 unterschiedliche Arten
- Insgesamt wurden 40.000 verschiedene Arten gefunden, die sich im Darm wohlfühlen.
- Kaum ein Lebensraum ist so dicht besiedelt wie der Magen-Darm-Trakt.
- Wie sich dieses Leben in uns abspielt, welchen Einfluss die Bakterien auf den Körper haben, wie sie mit ihm kommunizieren ist praktisch unbekannt. Klar ist nur: Diese Bakterien beeinflussen in hohem Maße.
- Darmwand und Bakterien scheinen sich in einem beständigen „Dialog“ zu befinden und u.a. ist es wohl so zu, dass die Darmbakterien ihre Wünsche - z.B. nach bestimmten Nährstoffen - vermitteln können.
Interessant ist auch, dass die Darmwand und die Bakterien im gesunden Zustand nicht direkt in Kontakt sind sondern durch eine Schleimschicht getrennt sind. Bei Darmentzündungen ist diese Schleimschicht vermutlich nicht ganz intakt. Die Darmwand gerät stärker in Kontakt mit Bakterien und beginnt diese zu bekämpfen.
Eigentlich nicht so neu
In der Veterinärmedizin wird diese Methode als „Transfaunation“ z.B. bei kranken Kühen schon seit langem angewendet. Auch in China sollen im 4. Jahrhundert Stuhltransplantationen durchgeführt worden sein. Es scheint sich also eher um eine Wiederentdeckung zu handeln.
Diese Methode hat sich vor allem bei der Therapie bei Darminfektionen mit Clostridien bewährt. Die Erfolgsrate ist deutlich höher als bei der antibiotischen Therapie, die Nebenwirkungsrate erheblich niedriger. Hierzu gibt es zahlreiche Studien, die eine sehr beeindruckende Wirksamkeit zeigen.
Weniger gesichert ist dagegen der Einsatz der Methode bei anderen Erkrankungen. Am wahrscheinlichsten ist ein günstiger Effekt bei anderen Formen von Darmerkrankungen, z.B. Colitis ulcerosa oder Morbus Crohn. Aber auch für das Reizdarmsyndrom gibt es ernsthafte Hinweise auf Wirksamkeit.
Daneben werden auch andere Krankheitsbilder erwähnt, bei denen sich ein Effekt zeigen soll:
- Metabolisches Syndrom (Übergewicht, Fettleber, Bluthochdruck, Diabetes)
- Depressionen
- Chronisches Erschöpfungssyndrome (CFS)
- und andere.
- Letztlich geht es um die Beeinflussung der Darm-Gehirn-Kommunikation.
Offene Fragen
Bei jeder wirksamen Therapie muss mit Nebenwirkung gerechnet werden. Dies gilt auch grundsätzlich der Stuhltransplantation. Bisher sind die Erfahrungen mit der „neuen“ Methode erstaunlich positiv. Dennoch sollte – wie bei jeder neuen Therapie – Vorsicht walten, solange noch keine umfangreichen kontrollierten Doppelblindstudien vorliegen, die klare Zahlen liefern.
Die Frage ist vor allem, könnten nicht auch Krankheiten übertragen werden? Es gibt noch keine allgemein akzeptierten Regeln für die Anforderungen an einen Spender. Es ist auch noch unklar, was einen „perfekter Spender“ auszeichnet.
Meist gilt Folgendes: Personen ohne chronische Erkrankungen, ohne Krebs, insbesondere keine Autoimmunerkrankungen oder gar Darmerkrankungen, Durchfall oder antibiotische Therapien in den letzten 6 Monaten.
Weiterhin sollten Laboruntersuchungen bezüglich allgemeiner Abweichungen und insbesondere Hepatitis, CMV, Syphilis und AIDS erfolgen. Der Stuhl sollte auf Wurmeier, Parasiten und natürlich Clostridium difficile untersucht sein.
Als Spender werden meist Personen bevorzugt, die im gleichen Haushalt leben, bzw. Verwandte.
Ungeklärt sind auch die Fragen des ärztlichen Haftrechtes. Daher halten sich viele Kollegen (wir ebenso) mit einer Durchführung zurück, obwohl diese praktisch einfach ist.
Da eine Stuhltransplantation technisch leicht durchzuführen ist, haben einige Betroffene dieses Verfahren in Selbsthilfe durchgeführt. Die Berichte sind naturgemäß sehr sporadisch. Dennoch gibt es auch hier Erfolgsberichte. Wesentlich ist jedoch auch hier die ausreichende Voruntersuchung des Spenders. Wahrscheinlich steigen die Erfolgsaussichten mit näherem Verwandtschaftsgrad.
Multimodale Therapie
Bei geringeren Beschwerden können einzelne der beschriebenen Verfahren oft recht gut helfen. Bei ausgeprägten oder chronifizierten Symptomen reicht das oft nicht. Dann sind umfassendere Verfahren nötig.
Wir sprechen in diesem Zusammenhang von multimodaler (multi=viele, Modus=Art und Weise) Therapie.
Wie bereits dargestellt, zielt die Therapie vor allem auf die Überwindung der erhöhten Sensibilität des Magen-Darm-Traktes.
Eine anfänglich "sanfte" Ernährung ist dabei wieder ein unabdingbarer Teil der Therapie. Doch viele weitere Schritte können nötig sein, um einen dauerhaften Erfolg zu erzielen.
Wir haben dazu ein Programm entwickelt, durch das wir unsere Patienten Schritt für Schritt hindurchführen. Es beginnt mit einer engmaschigen Therapie: Die ersten 2-3 Wochen behandeln wir - je nach Beschwerdebild - so häufig wie möglich, oft täglich.
Meist gelingt es, die Beschwerden durch die multimodale Therapie bereits in den ersten Wochen zu bessern. Ist dies erreicht, erweitern sich die Behandlungsabstände rasch. Unser Ziel ist dann, die Selbsthilfe zu betonen und so zu größerer Selbständigkeit und innerer Sicherheit beizutragen.
Für Patienten, die weiter entfernt wohnen, bieten wir eine 2-3wöchige Intensivtherapie an. Hier kann man in Appartements in unmittelbarer Nähe der Praxisklinik wohnen. Zweimal täglich führen wir 2-3-stündige Behandlungszyklen durch. Selbstverständlich führen wir detailliert in die Ernährungsumstellung ein.
Wir haben detaillierte Rezepte für die Schonkost. In unserer kleinen Patientenküche ist es möglich, sich die Schonkost zu wärmen.
Im Anschluss an die Therapie schulen wir unsere Patienten in Selbsthilfe und weiteren Therapieverfahren, die dann zu Hause durchgeführt werden können. Mit dieser Verfahrensweise haben wie - nicht nur bei Reizdarm - sehr befriedigende Behandlungsergebnisse.
Download
Videos
Bitte beachten Sie die Hinweise zu allen Videos